O Guia Completo para Compreender, Diagnosticar e Tratar

Em Portugal, estima-se que 18-20 mil pessoas vivam com a doença de Parkinson – aproximadamente 180 casos por cada 100.000 habitantes. Com o envelhecimento da população portuguesa, este número poderá chegar aos 30 mil casos nas próximas duas décadas.
É acordar de manhã e perceber que o corpo já não obedece como antes. É tentar abotoar uma camisa e descobrir que os dedos se recusam a cooperar, movendo-se com uma lentidão frustrante que não existia há alguns meses. É notar que a sua letra, antes firme e legível, se tornou progressivamente mais pequena e tremida. É sentir os músculos rígidos como se fossem feitos de madeira, especialmente de manhã, quando cada movimento exige um esforço consciente que deveria ser automático.
Para quem vive com Parkinson, não é apenas “andar mais devagar” ou “tremer um pouco”. É uma reorganização completa da forma como o corpo se move pelo mundo, onde ações simples como levantar-se de uma cadeira ou virar-se na cama se transformam em desafios que exigem planeamento e determinação.

🗂️ Índice de Conteúdos
- 🧠1. O que é a Doença de Parkinson?
- ⚖️2. Diferença entre Parkinson e outras Condições de Movimento
- ⚠️3. Sintomas mais comuns da Doença de Parkinson
- 📊4. Tipos e Estádios do Parkinson
- 🧬5. Causas e fatores de risco
- 🩺6. O Diagnóstico da Doença de Parkinson
- 💔7. Impacto do Parkinson na vida diária
- 🏥8. Como se trata a Doença de Parkinson?
- 🚨9. Quando procurar ajuda profissional
- 🏠10. Como lidar com o Parkinson no dia-a-dia?
- 🔬11. Avanços na investigação científica
- ❌12. Mitos e Verdades sobre Parkinson
- 🤝13. Recursos e apoio disponíveis em Portugal
- 💭14. Conclusão
O que é a Doença de Parkinson?
A doença de Parkinson é uma condição neurodegenerativa progressiva que afeta principalmente o sistema nervoso, resultando na degeneração de neurónios especializados na produção de dopamina. Este neurotransmissor é essencial para o controlo dos movimentos, coordenação e várias funções não motoras.
Descrita pela primeira vez em 1817 pelo médico inglês James Parkinson como “paralisia agitante”, esta condição é hoje reconhecida como uma das doenças neurológicas mais complexas, caracterizada por muito mais do que os tremores inicialmente observados.
Definição Médica
Segundo a Classificação Internacional de Doenças (CID-11), o Parkinson é definido como uma síndrome parkinsoniana primária caracterizada por bradicinesia (lentidão dos movimentos) combinada com tremor de repouso e/ou rigidez muscular.
A condição resulta da perda progressiva de neurónios dopaminérgicos – produtores de dopamina. A dopamina é um sinalizador cerebral responsável pela comunicação com todo o corpo.
Reconhecimento em Portugal
Em Portugal, a doença de Parkinson é oficialmente reconhecida como condição crónica incapacitante. Os hospitais centrais registam anualmente mais de 1800 novos casos, sendo que a especialidade de doenças do movimento do Centro Hospitalar e Universitário de Coimbra realiza cerca de 2600 consultas anuais.
Diferença entre Parkinson e outras Condições de Movimento
É fundamental distinguir a doença de Parkinson de outras condições que podem causar sintomas semelhantes, especialmente o Tremor Essencial e as alterações normais do envelhecimento.
| Característica | Parkinson | Tremor Essencial |
| Tipo de tremor | Em repouso, diminui com movimento | Durante movimento/ação |
| Rigidez | Presente: roda dentada (explicação abaixo) | Ausente |
| Lentidão | Bradicinesia marcada | Ausente |
| Resposta à levodopa | Positiva | Nula |
| Progressão | Progressiva e assimétrica | Lenta, simétrica |
| Outros sintomas | Sintomas não-motores | Raros |
| Característica | Parkinson | Aumento Idade |
| Tipo de tremor | Em repouso, diminui com movimento | Ausente ou mínimo |
| Rigidez | Presente: roda dentada (explicação abaixo) | Leve, simétrica |
| Lentidão | Bradicinesia marcada | Lentidão ligeira |
| Resposta à levodopa | Positiva | Nula |
| Progressão | Progressiva e assimétrica | Estável |
| Outros sintomas | Sintomas não-motores | Relacionados com idade |
O Tremor Essencial afeta aproximadamente 1% da população e é frequentemente confundido com o Parkinson. Contudo, no Tremor Essencial, o tremor ocorre durante a ação (como beber água), enquanto no Parkinson é mais evidente em repouso.

Sintomas mais comuns da Doença de Parkinson
A doença de Parkinson manifesta-se através de uma ampla gama de sintomas que vão muito além dos tremores tradicionalmente associados à condição.
Sintomas Motores
Os sintomas motores constituem o núcleo da doença de Parkinson e incluem:
Bradicinesia (Lentidão dos Movimentos)
A bradicinesia é considerada o sintoma cardinal do Parkinson. Caracteriza-se pela lentidão generalizada dos movimentos voluntários e diminuição da amplitude dos mesmos. Manifesta-se como dificuldade em iniciar movimentos, redução dos movimentos automáticos (como balançar os braços ao caminhar) e fadiga precoce durante atividades repetitivas.
Tremor de Repouso
Presente em cerca de 70-80% dos pacientes, o tremor de repouso é tipicamente unilateral no início, começando frequentemente numa mão. Tem uma frequência de 4-6 Hz e é descrito como “contar moedas”. Paradoxalmente, diminui ou desaparece durante movimento voluntário e piora em situações de stress ou ansiedade.
Rigidez Muscular
A rigidez no Parkinson caracteriza-se por um aumento da tensão muscular que persiste independentemente da velocidade do movimento passivo. Quando combinada com tremor, produz o fenómeno de “roda dentada”. Este sintoma é caracterizado por uma sensação de resistência intermitente durante o movimento – como uma roda dentada enferrujada, que em vez de rodar de forma suave e fluída, avança aos solavancos, com momentos em que o movimento é quase inexistente.
Instabilidade Postural
Geralmente surge em fases mais avançadas da doença, manifestando-se como dificuldade em manter o equilíbrio, tendência para quedas e alterações na marcha. Os pacientes desenvolvem uma postura encurvada e marcha em pequenos passos arrastados.
Sintomas Não-Motores
Os sintomas não-motores têm tendência, e são, frequentemente subdiagnosticados, mas podem ser tão incapacitantes quanto os motores:
Alterações do Sono
- Distúrbio comportamental do sono REM (atuar durante os sonhos)
- Insónia e sono fragmentado
- Sonolência diurna excessiva
- Síndrome das pernas inquietas
Alterações Cognitivas e Psiquiátricas
- Défice cognitivo ligeiro (em 15-20% dos casos iniciais)
- Depressão (afeta 40% dos pacientes)
- Ansiedade e ataques de pânico
- Apatia e perda de motivação
- Alucinações visuais (em fases avançadas)
Disfunções Autonómicas
- Hipotensão ortostática
- Obstipação crónica
- Disfunção urinária
- Disfunção sexual
- Alterações da regulação térmica
Alterações Sensoriais
- Hiposmia (redução do olfato) – pode preceder sintomas motores em anos
- Dor e parestesias
- Síndrome de dor central
Tipos e Estádios do Parkinson
Classificação por Predominância Sintomática
Subtipo Tremor Dominante
- Tremor proeminente com progressão mais lenta
- Melhor prognóstico cognitivo
- Boa resposta inicial à medicação dopaminérgica
Subtipo Instabilidade Postural/Dificuldade de Marcha (PIGD)
- Predomínio de rigidez e bradicinesia
- Maior risco de declínio cognitivo
- Resposta menos previsível à levodopa
Subtipo Misto
- Combinação equilibrada dos sintomas
- Progressão intermédia
Classificação por Idade de Início
Parkinson de Início Jovem (antes dos 50 anos)
- Representa 5-10% dos casos
- Maior componente genética
- Progressão mais lenta inicialmente
- Maior risco de discinesias precoces com levodopa
Parkinson de Início Tardio (após 65 anos)
- Progressão potencialmente mais rápida
- Maior risco de declínio cognitivo
- Melhor tolerância inicial à levodopa

Causas e fatores de risco
A doença de Parkinson resulta de uma interação complexa entre predisposição genética e fatores ambientais, não existindo uma causa única identificável.
Fatores Genéticos
Aproximadamente 10-15% dos casos têm componente familiar clara. Foram identificadas mais de 20 variantes genéticas associadas ao Parkinson, que podem ser testadas, sendo as mais relevantes:
- LRRK2 (particularmente prevalente em Portugal)
- PARK2 (parkina)
- PINK1
- DJ1
- SNCA (α-sinucleína)
Fatores Ambientais
- Exposição a pesticidas e herbicidas: Aumenta o risco em 70%
- Metais pesados: Manganês, ferro, cobre
- Traumatismo craniano: Especialmente repetitivo
- Infeções virais: Encefalite, influenza
- Solventes industriais: TCE, PCE
Fatores de Risco Demográficos
- Idade: Principal fator de risco (incidência duplica a cada década após os 60)
- Sexo: Homens têm risco 1,5-2x superior
- Etnia: Maior prevalência em caucasianos
Fatores Protetores
- Consumo de café (redução de risco até 60%)
- Tabagismo (paradoxalmente protetor, mas não recomendado)
- Exercício físico regular
- Dieta mediterrânica
- Consumo moderado de álcool

O Diagnóstico da Doença de Parkinson
O diagnóstico da doença de Parkinson baseia-se fundamentalmente na avaliação clínica, não existindo atualmente um teste diagnóstico definitivo.
Critérios Diagnósticos
A Movement Disorder Society estabeleceu critérios diagnósticos atualizados que incluem:
Critério Absoluto
- Bradicinesia combinada com pelo menos um dos seguintes:
- Tremor de repouso (4-6 Hz)
- Rigidez muscular
Critérios de Apoio
- Início unilateral e assimetria persistente
- Resposta positiva à terapêutica dopaminérgica (levodopa)
- Presença de discinesias (movimentos musculares involuntários) induzidas por levodopa
- Hiposmia (olfato diminuído) ou pressão baixa
Sinais de Alarme (Red Flags)
- Evolução rápida (cadeira de rodas em 5 anos)
- Ausência completa de resposta à levodopa (medicamento substituto da dopamina)
- Ataxia (perda de coordenação) precoce
- Instabilidade postural precoce
- Dificuldade em engolir e problemas de fala precoces
- Alucinações não relacionadas com medicação
Processo Diagnóstico
- História clínica detalhada: Evolução temporal dos sintomas, resposta à medicação, histórico familiar
- Exame neurológico: Avaliação dos sinais cardinais, marcha, reflexos posturais
- Teste terapêutico: Resposta à levodopa (melhoria ≥30% no UPDRS – Escala Unificada de Classificação da Doença de Parkinson)
- Exames complementares: Apenas para exclusão de outras causas
- DaTscan: Em casos duvidosos (mostra redução da captação nos gânglios da base)
Impacto do Parkinson na vida diária
A doença de Parkinson afeta profundamente múltiplas dimensões da vida, causando impacto que se estende muito além dos sintomas motores visíveis.
Impacto Físico e Funcional
- Redução progressiva da capacidade para atividades da vida diária
- Dificuldades na higiene pessoal, alimentação e vestuário
- Alterações na marcha com risco muito aumentado de quedas (30-60% dos pacientes)
- Deterioração da qualidade do sono e fadiga crónica
- Dificuldades a engolir e na comunicação verbal
Impacto Psicológico e Social
- Depressão afeta 40% dos pacientes, sendo mais comum que na população geral
- Ansiedade e medos relacionados com a progressão da doença
- Perda de autoestima e sentimentos de inadequação
- Isolamento social devido à dificuldade de mobilidade (e ao ponto anterior)
- Estigma social associado aos sintomas visíveis
Impacto Profissional e Económico
- 60% dos pacientes reformam-se precocemente
- Redução significativa da produtividade laboral
- Custos diretos (medicação, consultas) e indiretos (cuidados, perda produtividade)
- Necessidade crescente de apoio domiciliário e adaptações habitacionais
- Sobrecarga financeira e emocional nos cuidadores familiares
Como se trata a Doença de Parkinson?
O tratamento da doença de Parkinson requer uma abordagem multidisciplinar personalizada, combinando diferentes modalidades terapêuticas para otimizar o controlo sintomático e a qualidade de vida.
Abordagem Multidisciplinar
A gestão ideal envolve uma equipa que pode incluir neurologista, neuropsicólogo, fisioterapeuta, terapeuta ocupacional e terapeuta da fala. Esta abordagem integrada permite abordar tanto os sintomas motores (rigidez, tremor, bradicinesia…) como os não-motores (alterações cognitivas, distúrbios do sono, depressão, ansiedade…).
Tratamento Farmacológico
O tratamento medicamentoso continua a ser um pilar fundamental, baseado na reposição ou potenciação da atividade dopaminérgica.
Levodopa/Carbidopa
- É o medicamento mais eficaz, considerado o “padrão de ouro”
- Melhora de forma clara a rigidez e a lentidão dos movimentos
- Com o tempo, pode perder eficácia e provocar movimentos involuntários (discinesias) ou flutuações motoras, obrigando a ajustes de dose
Agonistas Dopaminérgicos
Medicamentos que estimulam diretamente os recetores de dopamina.
Principais fármacos:
- Pramipexol, Ropinirol (via oral)
- Rotigotina (adesivo transdérmico)
- Apomorfina (injeção subcutânea)
Como funcionam:
- Estimulam diretamente os recetores de dopamina
- São menos potentes que a levodopa, mas duram mais tempo e causam menos discinesias no início
- Podem causar efeitos indesejados como sonolência, inchaço nas pernas ou alterações no controlo de impulsos
Outros Medicamentos
- Inibidores MAO-B (rasagilina, selegilina): neuroprotetores – ajudam a prolongar a dopamina no cérebro
- Inibidores COMT (entacapona): prolongam o efeito da levodopa
- Amantadina: útil para controlar discinesias
- Anticolinérgicos: usados apenas em casos de tremor persistente em doentes jovens
Neuroterapia no Parkinson (não invasiva)
A Neuroterapia representa uma das abordagens mais promissoras e inovadoras no tratamento do Parkinson, oferecendo incrementos no bem-estar e nos índices neurológicos com um perfil de segurança muito alto.
Estimulação Magnética Transcraniana (EMT)
A EMT utiliza campos magnéticos para modular a atividade de áreas cerebrais específicas relacionadas com o controlo motor e outras funções afetadas no Parkinson.
Como funciona:
- Estimulação não-invasiva do córtex motor e áreas pré-frontais
- Modulação da atividade neuronal através de campos magnéticos
- Protocolos de alta frequência (10Hz) para estimulação ou baixa frequência (1Hz) para inibição
- Sessões de 20-30 minutos, geralmente 5 vezes por semana
Benefícios registados:
- Melhoria significativa da bradicinesia e lentidão dos movimentos
- Redução da rigidez muscular
- Melhoria da marcha e redução do “congelamento” (freezing)
- Benefícios nos sintomas depressivos associados
- Melhoria das funções cognitivas, especialmente executivas
Vantagens da EMT:
- Tratamento indolor
- Sem efeitos secundários significativos
- Pode ser combinada com medicação e outras terapias
- Efeitos mantêm-se por, pelo menos, meses após o tratamento – além do impacto definitivo no estado do tratamento da condição
- Alternativa para pacientes que não toleram medicação
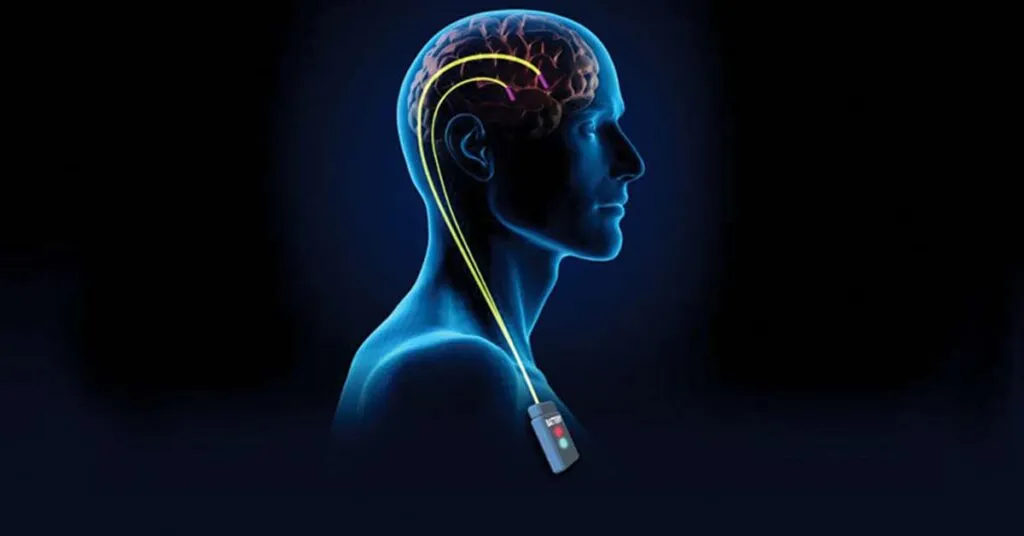
Estimulação Cerebral Profunda (DBS)
A estimulação cerebral profunda é uma opção cirúrgica para pacientes com Parkinson avançado e complicações motoras significativas.
Em Janeiro de 2020, o Hospital de São João tornou-se o 3º Centro Hospitalar a nível mundial a praticar esta cirurgia, com implante de um neuro-estimulador.Princípios da DBS
Um dispositivo implantado debaixo da pele, no peito, que funciona como um “pacemaker cerebral“, envia impulsos elétricos ajustáveis para núcleos cerebrais específicos.
Pequenos elétrodos, implantados no cérebro, permanecem ligados ao dispositivo emissor, servindo como recetores.Na DBS de nova geração, os elétrodos recebem e também “medem” sinais do cérebro, permitindo ajustar a estimulação em tempo real.Benefícios e contrapartidas:
- Pode reduzir significativamente os sintomas motores e permitir diminuir a medicação
- Os benefícios podem durar mais de 10 anos
- Como qualquer cirurgia, tem riscos (hemorragia, infeção, necessidade de substituir a bateria)
Em Portugal, estima-se que cerca de 1200 doentes já tenham beneficiado desta intervenção.
Fisioterapia e Reabilitação
O exercício e a fisioterapia são fundamentais em todas as fases da doença.
- Melhoram a mobilidade, o equilíbrio e a marcha.
- Ajudam a prevenir quedas e a manter a independência.
- Terapias como fonoaudiologia e terapia ocupacional são igualmente importantes para a qualidade de vida.
Na NeuroPsyque o nosso compromisso é, como sempre, proporcionar-lhe a maior expectativa de melhoria possível.
Dispomos dos mais especializados equipamentos e especialistas em áreas como a Neurologia e a Neuropsicologia, e ainda em terapêuticas como a Estimulação Magnética Transcraniana, que se tem revelado importante no tratamento do Parkinson. Marque a sua consulta connosco!

Quando procurar ajuda profissional
O reconhecimento precoce dos sintomas de Parkinson é crucial para iniciar tratamento adequado e otimizar o prognóstico a longo prazo.
Sinais de Alerta
Procure avaliação neurológica especializada se observar:
- Tremor de repouso numa mão, braço ou perna
- Lentidão progressiva dos movimentos (bradicinesia)
- Rigidez muscular, especialmente matinal
- Alterações na marcha (passos mais curtos, arrastar os pés)
- Diminuição do balanço dos braços ao caminhar
- Letra que se torna progressivamente mais pequena (micrografia)
- Voz mais baixa ou monótona
- Expressão facial reduzida (“máscara facial”)
- Perda de olfato não relacionada com constipação
Sintomas Não-Motores Precoces
- Distúrbios do sono REM (movimentar-se durante sonhos)
- Obstipação persistente
- Depressão ou ansiedade sem causa aparente
- Fadiga excessiva
- Dificuldades cognitivas ligeiras
Quando é Urgente
Procure ajuda médica imediata se:
- Vários sintomas de Parkinson surgem subitamente (pode indicar parkinsonismo secundário)
- Há quedas frequentes ou instabilidade postural acentuada
- Desenvolve alucinações ou confusão
- Apresenta disfagia (dificuldade para engolir) severa
- Ocorre “freezing” (paralisia) grave com episódios prolongados de imobilidade
Importância do Diagnóstico Precoce
- Permite início de tratamento neuroprotetor
- Melhor resposta inicial à medicação
- Possibilidade de retardar complicações
- Planeamento familiar e profissional adequado
- Acesso a apoios sociais e programas de reabilitação
Como lidar com o Parkinson no dia-a-dia?
Viver com Parkinson exige adaptações e estratégias específicas, mas muitas pessoas mantêm uma vida ativa e satisfatória por muitos anos após o diagnóstico.
Estratégias de Movimento e Atividade
- Exercício regular: Atividade física é essencial – caminhada, natação, tai chi, dança…
- Exercícios e técnicas específicas: Movimentos amplos, exercícios de voz (métodos LSVT BIG e LSTV LOUD)
- Fisioterapia especializada: Técnicas específicas para Parkinson
- Quebrar o “freezing”: Técnicas visuais, auditivas e táteis
- Segurança em casa: Remoção de tapetes, instalação de barras de apoio…
Gestão da Medicação
- Tomar medicação nos horários exatos prescritos
- Manter diário de sintomas e resposta à medicação
- Nunca interromper medicação abruptamente
- Comunicar efeitos secundários ao médico
Cuidados com o Sono
- Manter horários regulares para deitar e levantar
- Criar ambiente propício ao descanso (escuro, silencioso, temperatura adequada)
- Evitar cafeína após 14h
- Técnicas de relaxamento antes de dormir
- Tratar distúrbios do sono REM se presentes
Nutrição e Alimentação
- Dieta equilibrada rica em fibras (para obstipação)
- Hidratação adequada
- Evitar refeições muito proteicas próximas da toma de levodopa
- Suplementação vitamínica – quando indicada
- Adaptações na dieta para contornar dificuldades de deglutição (engolir)
Apoio Psicológico e Social
- Manter-se socialmente ativo
- Participar em grupos de apoio
- Comunicar abertamente sobre a condição
- Procurar apoio psicológico quando necessário
- Manter hobbies e atividades prazerosas adaptadas
Adaptações Práticas
- Usar roupa com velcro em vez de botões
- Calçado sem atacadores ou com atacadores elásticos
- Utensílios de cozinha adaptados
- Telefone com botões grandes
- Aplicações móveis (lembretes) para lembrar medicação
Avanços na investigação científica
A investigação sobre o Parkinson está em constante evolução, trazendo esperança renovada para melhores tratamentos, prevenção e eventualmente cura da doença.
Terapias Emergentes
- Imunoterapia: uso de anticorpos (como prasinezumab e cinpanemab) que visam a proteína α-sinucleína, acumulada nas células cerebrais de pessoas com Parkinson.
- Terapia genética: introdução de genes que estimulam a produção de enzimas relacionadas com a dopamina, substância essencial para o controlo dos movimentos.
- Células estaminais: transplantação de células capazes de se transformar em neurónios produtores de dopamina.
- Inibidores de GLP-1: medicamentos já usados na diabetes que mostram potencial em proteger as células cerebrais.
- Microbioma intestinal: estudo de probióticos específicos para equilibrar a relação entre intestino e cérebro.
Investigação Genética
- Mais de 20 genes associados ao Parkinson já foram identificados.
- Estão a ser desenvolvidas terapias dirigidas a mutações específicas, como nos genes LRRK2 e GBA.
- A medicina personalizada começa a usar o perfil genético de cada paciente para orientar tratamentos.
- Em Portugal, decorrem estudos em famílias portadoras da mutação LRRK2.
Novos Biomarcadores
Biomarcadores são sinais biológicos que ajudam no diagnóstico precoce e no acompanhamento da doença.
- α-sinucleína no líquido cefalorraquidiano (líquor) pode permitir um diagnóstico antes dos sintomas motores.
- Exames de sangue estudam proteínas inflamatórias e neurofilamentos como possíveis marcadores.
- Neuroimagem avançada (PET e ressonância funcional) ajuda a identificar alterações cerebrais precoces.
- Biomarcadores digitais, como a análise da marcha ou da voz através de aplicações móveis, já estão em fase de teste.
Medicina Personalizada
- Estratificação de doentes de acordo com o subtipo molecular da doença.
- Tratamentos cada vez mais adaptados à causa específica do Parkinson em cada pessoa.
- Possibilidade de prever qual a resposta terapêutica individual.
- Estratégias de prevenção em pessoas com risco genético elevado.
Tecnologia e Dispositivos
- Estimulação cerebral profunda (DBS) inteligente, com sistemas que adaptam a estimulação em tempo real.
- Dispositivos medidores que monitorizam continuamente os sintomas.
- Uso de realidade virtual em programas de reabilitação motora e cognitiva.
- Aplicação de inteligência artificial para otimizar terapias e prever a evolução da doença com base no perfil do doente.
Mitos e Verdades sobre Parkinson
É essencial desmistificar conceções erradas sobre o Parkinson que podem gerar estigma e atrasar o tratamento adequado.
| Mito | Verdade |
| “O Parkinson é tremor descontrolado” | O Parkinson tem múltiplos sintomas motores e não-motores. 20-30% dos pacientes nunca desenvolvem tremor significativo. |
| “Só afeta pessoas idosas” | Embora mais comum após os 60 anos, 5-10% dos casos começam antes dos 50. O mais jovem diagnosticado tinha 18 anos. |
| “É uma sentença de morte” | Parkinson não é fatal por si só. Com tratamento adequado, a expectativa de vida pode ser quase normal. |
| “A medicação é tóxica e deve ser evitada” | A medicação moderna é segura e eficaz. Os benefícios superam largamente os riscos na maioria dos casos. |
| “O exercício é perigoso” | O exercício controlado é extremamente benéfico. Melhora sintomas motores, humor e qualidade de vida. |
| “É sempre hereditário” | Apenas 10-15% têm componente familiar clara. A maioria dos casos é esporádica. |
| “Nada pode ser feito” | Existem múltiplas opções terapêuticas eficazes, entre as quais: medicação, neuroterapia, DBS, reabilitação. |
| “Afeta a inteligência” | A inteligência mantém-se preservada na maioria dos casos. O declínio cognitivo, quando ocorre, é tardio. |
Recursos e apoio disponíveis em Portugal
Portugal dispõe de uma rede crescente de recursos especializados para pessoas com Parkinson e suas famílias.
| Recurso | Descrição | Contacto |
| Associação Portuguesa de Doentes de Parkinson (APDPk) | Organização nacional dedicada ao apoio, informação e defesa dos direitos | www.parkinson.pt |
| Serviço Nacional de Saúde (SNS) | Consultas de neurologia e medicina física através do médico de família | Centro de Saúde local |
| Linha SNS 24 | Apoio telefónico 24 horas para questões de saúde | 808 24 24 24 |
| Grupos de Apoio Locais | Encontros regulares para partilha de experiências | Através da APDPk |
| Programa de Medicamentos Especiais | Comparticipação de medicamentos para Parkinson | Farmácias hospitalares |
| Apoios Sociais | Complemento por dependência, isenções fiscais | Segurança Social |
Direitos e Apoios Específicos
- Reconhecimento de incapacidade (≥60%) confere benefícios fiscais e sociais
- Isenção de taxas moderadoras para consultas e medicamentos
- Possibilidade de reforma antecipada por invalidez
- Adaptações no local de trabalho conforme Lei nº 38/2004
- Prioridade em marcação de consultas especializadas
Conclusão
A doença de Parkinson é uma condição neurológica complexa que afeta profundamente a vida de cerca de 20 mil portugueses e das suas famílias. Embora seja progressiva e atualmente incurável, é fundamental sublinhar que existem múltiplas opções terapêuticas eficazes que podem proporcionar uma boa qualidade de vida por muitos anos.
Pontos-chave essenciais:
O diagnóstico precoce é crucial para otimizar o tratamento e retardar a progressão. Os sintomas iniciais podem ser subtis, mas a identificação atempada permite iniciar terapêuticas que fazem uma diferença significativa na evolução da doença.
As opções de tratamento expandiram-se dramaticamente nas últimas décadas. Para além da medicação dopaminérgica clássica, dispomos agora de neuroterapia avançada, estimulação cerebral profunda, e abordagens multidisciplinares que abordam tanto sintomas motores como não-motores.
O exercício físico regular e a fisioterapia especializada são tão importantes quanto a medicação na gestão da condição. A evidência científica demonstra claramente que a atividade física adaptada melhora sintomas, retarda progressão e aumenta a qualidade de vida.
O apoio familiar, social e psicológico é fundamental. Viver com Parkinson é um desafio que se enfrenta muito melhor com o apoio da família e amigos, com compreensão, adaptação e otimismo baseado nas reais possibilidades terapêuticas disponíveis.
A investigação científica continua a trazer esperança. Estamos numa era de descobertas aceleradas, com terapias génicas, imunoterapias e medicina personalizada no horizonte próximo. Portugal contribui ativamente para esta investigação, especialmente nos estudos genéticos.
Mensagem de esperança:
O diagnóstico de Parkinson não é uma sentença definitiva. Com tratamento adequado, acompanhamento especializado e as estratégias certas, é possível manter uma vida ativa, produtiva e satisfatória. Cada pessoa é única, e encontrar a combinação terapêutica ideal pode requerer tempo e ajustes, mas vale a pena persistir.
Na NeuroPsyque, trabalhamos todos os dias para dar a melhor expectativa de melhoria possível aos nossos pacientes, utilizando uma abordagem verdadeiramente integrada que combina o melhor da Neurologia, Neuropsicologia, e Neuroterapia avançada.
FAQ’s sobre Parkinson
1. A doença de Parkinson tem cura?
Atualmente não existe cura (a eliminação completa e definitiva da doença, sem possibilidade de retorno) para o Parkinson, mas os sintomas podem ser muito bem controlados com tratamento adequado. A investigação para tratamentos curativos está muito ativa.
2. Qual a diferença entre tremor e Parkinson?
Nem todo o tremor significa Parkinson. No Parkinson, o tremor surge em repouso e diminui com movimento. O tremor essencial ocorre durante a ação. O diagnóstico de Parkinson requer bradicinesia (lentidão) e tremor ou rigidez, não apenas tremor isolado.
3. Como é feito o diagnóstico de Parkinson?
O diagnóstico é principalmente clínico, baseado na história e exame neurológico. Não existe um exame definitivo. O neurologista avalia sintomas motores, resposta à levodopa, e exclui outras causas.
4. A Neuroterapia é eficaz para Parkinson?
Sim. A Estimulação Magnética Transcraniana demonstra benefícios significativos na bradicinesia, rigidez, marcha e sintomas não-motores. É uma alternativa segura com menos efeitos secundários que medicação, podendo ser combinada com outros tratamentos.
5. Quando está indicada a cirurgia DBS?
A estimulação cerebral profunda é considerada quando há flutuações motoras ou discinesias que não respondem à medicação, geralmente após 5-10 anos de doença. O paciente deve ter boa resposta histórica à levodopa e ausência de demência severa.
6. O Parkinson afeta a inteligência?
Não diretamente. A maioria das pessoas mantém inteligência normal. Pode haver alterações ligeiras na atenção e funções executivas, especialmente em fases avançadas, mas a inteligência base preserva-se na grande maioria dos casos.
7. A doença de Parkinson é hereditária?
Apenas 10-15% dos casos têm componente familiar clara. A maioria dos casos resulta da interação entre predisposição genética e fatores ambientais. Ter um familiar com Parkinson aumenta ligeiramente o risco, mas não determina que desenvolverá a doença.
8. Como lidar com os “períodos off”?
Os períodos “off” (quando medicação perde efeito) podem ser geridos com: ajustes de timing da medicação, agonistas dopaminérgicos de longa duração, inibidores COMT, técnicas de movimento para quebrar o freezing, e em casos severos, DBS ou bombas de apomorfina.
9. O exercício físico ajuda no Parkinson?
Absolutamente essencial. O exercício é um dos melhores “medicamentos” para o Parkinson. Melhora força, equilíbrio, marcha e humor e pode retardar a progressão. Exercícios de grande amplitude, dança, boxe sem contacto e atividades aquáticas são especialmente benéficos.
10. Quais os efeitos secundários dos medicamentos?
A Levodopa pode causar discinesias (movimentos musculares involuntários) e flutuações motoras após anos de uso. Os agonistas dopaminérgicos podem causar sonolência, edemas, alucinações e distúrbios do controlo de impulsos. A maioria dos efeitos é dose-dependente e reversível com ajustes.
11. Parkinson de início jovem é diferente?
Sim. Parkinson antes dos 50 anos geralmente tem uma progressão mais lenta inicialmente, maior componente genética, e tem maior risco de discinesias (movimentos musculares involuntários) precoces com levodopa. Frequentemente beneficia de agonistas dopaminérgicos como primeira linha de tratamento.
12. Existem grupos de apoio em Portugal?
Sim. A Associação Portuguesa de Doentes de Parkinson (APDPk) coordena grupos regionais. Existem também grupos informais em várias cidades e plataformas online. O apoio local é fundamental para partilha de experiências e estratégias práticas.






2 Respostas
My husband was diagnosed of Parkinsons disease 2 years ago, when he was 49. He had a stooped posture, tremors, right arm does not move and also a pulsating feeling in his body. He was placed on Senemet for 8 months and then Sifrol was introduced and replaced the Senemet, during this time span he was also diagnosed with dementia. He started having hallucinations, lost touch with reality. Suspecting it was the medication I took him off the Siferol (with the doctor’s knowledge) and started him on PD-5 natural herbal formula we ordered from AKNNI HERBAL CENTRE, his symptoms totally declined over a 3 weeks use of the AKANNI HERBAL Parkinson’s disease natural herbal formula. He is now almost 51 and doing very well, the disease is totally reversed! (Visit w w w.aknniherbscentre .com)
I was diagnosed with Parkinson’s disease a year ago at the age of 67. For several months I had noticed tremors in my right hand and the shaking of my right foot when I was sitting. My normally beautiful cursive writing was now small, cramped printing. And I tended to lose my balance. The neurologist had me walk down the hall and said I didn’t swing my right arm. I had never noticed! I was in denial for a while, as there is no history in my family of parents and five older siblings, but I had to accept I had classic symptoms. I was taking amantadine and carbidopa/levodopa and was about to start physical therapy to strengthen muscles. I used different supplements that didn’t work, so last July, I tried the PD-5 protocol—the best decision ever! My tremors eased, my energy returned, and I sleep soundly. I feel like a new woman, and I can walk and exercise again. I got the PD-5 from ww w. limitless healthcenter. co m