O Guia Completo para Compreender, Diagnosticar e Tratar

Em Portugal, 28,1% da população com mais de 18 anos sofre de sintomas de insónia pelo menos três noites por semana. Nos maiores de 65 anos, este número sobe para alarmantes 50%. Mas será a insónia apenas uma questão de “não conseguir dormir”?
São 2h30 da manhã e está ali deitado, olhos abertos, mente a girar em círculos infinitos de preocupações. O corpo está cansado, mas a cabeça parece ter vida própria – uma conversa interna que não consegue interromper. Olha para o despertador: faltam quatro horas e meia para tocar. Fecha os olhos com força, tenta respirar fundo, conta carneirinhos. Nada. A frustração cresce: “Porque é que não consigo simplesmente dormir?”
Para milhões de portugueses, esta não é uma experiência ocasional – é um ciclo interminável. A insónia não é preguiça, falta de disciplina ou “pensar demais”. É uma condição médica real que altera fundamentalmente a forma como o cérebro gere o sono e a vigília.

🕒 Índice de Conteúdos
- 🧠1. O que é a Insónia?
- ↔️2. Diferença entre Insónia e "Má Noite de Sono"
- 🤕3. Sintomas mais comuns da Insónia
- 📍4. Tipos de Insónia
- 🧬5. Causas e fatores de risco
- 🩺6. O Diagnóstico da Insónia
- 📉7. Impacto da Insónia na vida diária
- ⚠️8. O Verdadeiro Impacto da Privação de Sono - exemplos
- 💊9. Como se trata a Insónia?
- 🧘10. A Ciência do Sono Saudável - Guia Prático
- 🆘11. Quando procurar ajuda profissional
- 🔬🚀12. Avanços na investigação científica
- 🤔13. Mitos e Verdades sobre a Insónia
- 🤝14. Recursos e apoio disponíveis em Portugal
- ✨15. Conclusão
- ❓16. Perguntas e respostas sobre a Insónia
O que é a Insónia?
A insónia é a dificuldade persistente em iniciar e manter um sono reparador. É o distúrbio do sono mais frequente no adulto, e afeta muito a qualidade de vida e o funcionamento diário.
Ao contrário do que se pensa, a insónia não é apenas “ter dificuldade em adormecer”. Pessoas com insónia muitas vezes relatam que mesmo quando conseguem dormir acordam cansadas.
Definição Médica
Segundo a Classificação Internacional de Distúrbios do Sono (ICSD-3), a insónia é caracterizada por:
- Dificuldade em iniciar o sono, mantê-lo, ou ambos
- Sono não reparador, apesar de oportunidade adequada para dormir
- Prejuízo para o bem-estar diário, funcional
Ocorrendo pelo menos 3 vezes por semana, por um mínimo de 3 meses, é feito o diagnóstico de insónia crónica.

Reconhecimento em Portugal
Em Portugal, a insónia é oficialmente reconhecida como um problema de saúde pública. Numa consulta de Clínica Geral, cerca de 69% dos doentes, mais do que 2 em cada 3, apresentam sintomas de insónia. Muitos portugueses sofrem em silêncio ou por habituação, sem procurar ajuda especializada.
Portugal é, de forma alarmante, o país da OCDE que mais consome medicamentos para dormir. Este é um indicador preocupante. Mesmo chegando os casos ao consultório, os tratamentos não são conclusivos. Muitas vezes os medicamentos não resolvem o problema em definitivo, e criam quase sempre outro – a dependência.
Nota Importante:A insónia nunca é normal, qualquer que seja a idade. As variações no sono são normais ao longo da vida. Mas a dificuldade constante em dormir é sempre um problema, e precisa de uma avaliação especializada, por mais idade que se tenha.
Diferença entre Insónia e uma “Má Noite de Sono”
Todos passamos por noites ocasionais em que dormimos mal. Isso é normal, e geralmente fruto de situações pontuais como o stress, físico e/ou mental. A insónia é diferente.
| Característica | Má Noite de Sono | Insónia |
| Frequência | Ocasional | Pelo menos 3 noites/semana |
| Duração | Alguns dias | Mínimo 3 meses (crónica) |
| Impacto diário | Mínimo, temporário | Significativo, persistente |
| Controlo | Resolve espontaneamente | Requer intervenção especializada |

Sintomas mais comuns da Insónia
Sintomas noturnos:
- Demorar mais de 30 minutos para adormecer todos os dias
- Acordar muitas vezes durante a noite
- Despertar muito cedo sem conseguir voltar a dormir
- Sensação de sono superficial, não reparador
Sintomas diurnos:
- Fadiga persistente mesmo após horas suficientes na cama
- Dificuldades de concentração e memória
- Irritabilidade e alterações do humor
- Sonolência durante atividades diárias
- Redução do rendimento profissional
Tipos de Insónia
Insónia Aguda vs Crónica
Insónia Aguda (Transitória):
- Duração inferior a 3 meses
- Geralmente relacionada com stress situacional
- Causas: exames, problemas familiares, dívidas, mudanças de trabalho, luto
- Frequentemente resolve-se com a eliminação do problema causador
- Afeta quase toda a gente em algum momento da vida
Insónia Crónica:
- Duração superior a 3 meses
- Ocorre pelo menos 3 noites por semana
- Causas mais complexas, diversas
- Requer intervenção especializada
Momentos da Insónia
Insónia Inicial:
- Dificuldade em adormecer (demora >30 minutos)
- Frequentemente associada a ansiedade e preocupações
- A mente “não consegue desligar”
Insónia Intermédia:
- Sono muito leve
- Despertares frequentes durante a noite
- Dificuldade em voltar a adormecer
- Relacionada com stress, dor ou outros distúrbios médicos
Insónia Terminal:
- Despertar precoce (tipicamente entre 3h-5h)
- Incapacidade em voltar a dormir
- Frequentemente associada à depressão

Causas e fatores de risco
Fatores neurobiológicos
O sono é regulado por sistemas neurobiológicos complexos.
Neurotransmissores – alterações e anomalias:
- Serotonina: Neurotransmissor crucial para a indução do sono. Níveis baixos estão associados à insónia
- Melatonina: Hormona que regula o ciclo sono-vigília (vigília = estar acordado). A sua produção pode estar alterada
- GABA: Principal neurotransmissor inibitório do cérebro. Deficiência resulta em hiperativação cerebral
- Cortisol: Hormona do stress. Níveis elevados (especialmente noturnos) mantêm o estado de alerta
Predisposição genética: Estudos mostram que existe uma componente hereditária na insónia, com familiares de primeiro grau apresentando um risco 2-3 vezes superior.
Fatores psicológicos
Stress e ansiedade (40-50% dos casos):
- Preocupações excessivas sobre problemas quotidianos
- Sofrer por antecipação pela possibilidade de não conseguir adormecer
- Ruminação mental – pensamentos repetitivos que não cessam
Depressão:
- 75% das pessoas com depressão têm sintomas de insónia
- Pode ser tanto causa como consequência da insónia
Trauma e stress pós-traumático:
- Hipervigilância que impede o relaxamento necessário para o sono
- Pesadelos e medos noturnos
- Associação da cama/escuridão com vulnerabilidade
Fatores ambientais e de estilo de vida
Higiene do sono inadequada:
- Horários irregulares de deitar e levantar
- Uso da cama para atividades que não o sono
- Ambiente inadequado (ruído, luz, temperatura)
Uso de ecrãs e luz azul:
- Bloqueio da produção de melatonina (que induz o sono)
- Estimulação cerebral antes de dormir
- Associação do quarto com atividade em vez de descanso
Substâncias e compostos químicos:
- Cafeína: Pode afetar o sono até 6-8 horas após o consumo
- Álcool: É um sedativo, mas impede o sono de qualidade
- Nicotina: Estimulante que dificulta o adormecer
- Medicamentos estimulantes: Dificultam o adormecer
Condições médicas:
- Dor crónica (fibromialgia, artrite)
- Problemas respiratórios (asma, apneia do sono)
- Refluxo gastroesofágico
- Hipertiroidismo
- …

O Diagnóstico da Insónia
Critérios diagnósticos atualizados
O diagnóstico da insónia baseia-se em critérios clínicos bem definidos, sem necessidade de exames específicos na maioria dos casos:
Critérios essenciais (ICSD-3):
- Queixa de insónia: Dificuldade em iniciar o sono, mantê-lo, ou despertar precoce
- Oportunidade adequada: Condições ambientais e tempo suficiente para dormir
- Prejuízo diurno: Impacto significativo no funcionamento quotidiano
- Frequência: Pelo menos 3 noites por semana
- Duração: Mínimo 3 meses para diagnóstico de insónia crónica
Instrumentos de avaliação
Diário do sono – registo detalhado durante 1-2 semanas incluindo:
- Hora de deitar e levantar
- Tempo para adormecer
- Número e duração dos despertares
- Sensação ao acordar
- Sonolência e funcionamento diurno
Questionários validados para a população portuguesa:
- Índice de Qualidade do Sono de Pittsburgh (PSQI)
- Escala de Sonolência de Epworth
- Questionário Básico sobre a Insónia e Qualidade do Sono (BaSIQS)
Polissonografia: Geralmente não necessária para diagnóstico de insónia, exceto quando se suspeita de:
- Apneia do sono
- Movimentos periódicos das pernas
- Outras patologias do sono
Nota Importante:O diagnóstico deve ser sempre feito por um profissional especializado. O auto-diagnóstico pode levar a conclusões incorretas e tratamentos inadequados.

Impacto da Insónia na vida diária
A insónia tem consequências devastadoras que se estendem muito além da simples fadiga, afetando todas as dimensões da vida:
Impacto físico
- Sistema imunológico comprometido: Maior suscetibilidade a infeções
- Risco cardiovascular aumentado: Hipertensão, enfarte do miocárdio
- Diabetes tipo 2: Dificuldade na regulação dos níveis de açúcar no sangue
- Compulsões alimentares: Desequilíbrio nas hormonas da fome (leptina e grelina)
- Envelhecimento acelerado: Menor produção de hormona do crescimento
Impacto cognitivo
- Memória: Dificuldade em consolidar novas informações
- Concentração: Incapacidade de manter foco em tarefas
- Tomada de decisões: Julgamento muito comprometido e impulsividade aumentada
- Criatividade: Redução na capacidade de resolução de problemas
Impacto emocional
- Irritabilidade: Baixa tolerância à frustração
- Ansiedade: Preocupação excessiva e tensão constante
- Depressão: Risco 3-4 vezes superior de desenvolver episódios depressivos
- Controlo emocional: Dificuldade em regular emoções
Impacto social e profissional
- Absentismo laboral: 2-3 vezes mais faltas ao trabalho
- Acidentes: Risco duplicado de acidentes de viação
- Relacionamentos: Tensões conjugais e familiares
- Produtividade: Redução de 20-30% no rendimento profissional
Impacto económico
- Custos diretos: consultas médicas, medicamentos
- Custos indiretos: perda de produtividade, reformas antecipadas
- Estimativa de perda: 1-2% do PIB em países desenvolvidos
O Verdadeiro Impacto da Privação de Sono – exemplos
Risco de Alzheimer
A falta de sono ao longo da vida é um dos maiores fatores de risco para o Alzheimer. Durante o sono profundo, o cérebro limpa toxinas, incluindo a beta-amilóide associada à doença. Margaret Thatcher e Ronald Reagan, conhecidos por dormirem apenas 4-5 horas por noite, ambos desenvolveram Alzheimer.
Cancro
A OMS classificou o trabalho noturno como provável carcinogénico. A falta de sono está ligada a cancros como os do intestino, próstata e mama. Apenas uma noite com 4 horas de sono reduz em 70% as células “natural killer” – responsáveis por eliminar erros nos processos e divisão celular – que são cruciais no combate do cancro.
Doenças Cardiovasculares
Dados alarmantes do horário de verão: na primavera, quando “perdemos” 1 hora de sono, há um aumento de 24% nos ataques cardíacos no dia seguinte. No outono, quando “ganhamos” 1 hora, há uma diminuição de 21%.
Impacto no DNA
Uma semana a dormir 6 horas por noite distorce a atividade de 711 genes – alguns deles promovem tumores e inflamações, outros são responsáveis pela imunidade.
Mortalidade Geral
Quanto menos se dorme, menor a expectativa de vida. O sono curto prevê a mortalidade por todas as causas.

Como se trata a Insónia?
O tratamento da insónia evoluiu significativamente, com abordagens baseadas em evidência que abordam as causas subjacentes em vez de apenas mascararem os sintomas. A abordagem multimodal é a mais eficaz.
Terapia Cognitivo-Comportamental para a Insónia (TCCI)
A TCCI é considerada o tratamento de primeira linha para a insónia crónica por todas as diretrizes médicas internacionais.
O que é a TCCI?
- Intervenção psicoterapêutica breve (6-8 sessões)
- Aborda pensamentos, comportamentos e crenças que perpetuam a insónia
- Baseada em evidência científica sólida
- Eficácia superior à medicação a longo prazo
Componentes da TCCI
1. Aprendizagem sobre o sono:
- Compreensão dos mecanismos normais do sono
- Desmistificação de crenças erradas sobre o sono
- Estabelecimento de expectativas realistas
2. Higiene do sono:
- Otimização do ambiente e comportamentos
- Eliminação de fatores que interferem com o sono
3. Controlo de estímulos:
- Cama apenas para dormir e atividade sexual
- Sair da cama se não adormecer em 15-20 minutos
- Associar o quarto ao sono, não à vigília
4. Restrição do sono:
- Limitação inicial do tempo na cama
- Aumento gradual conforme melhoria da eficiência do sono
- Consolidação do sono
5. Reestruturação cognitiva:
- Identificação de pensamentos disfuncionais sobre o sono
- Substituição por pensamentos mais adaptativos
- Redução da ansiedade antecipatória
Eficácia da TCCI
- 70-80% dos pacientes experimentam melhoria significativa
- Redução de 50% no tempo para adormecer
- Melhoria mantida 12-24 meses após tratamento
- Superior à medicação em eficácia a longo prazo
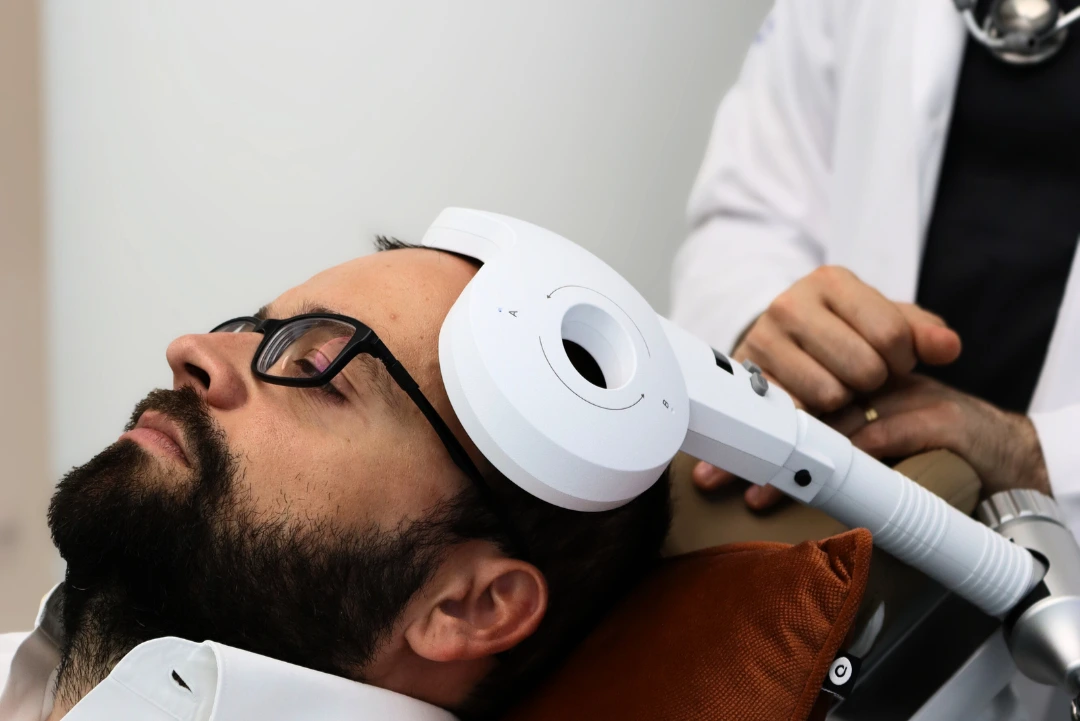
Neuroterapia
A Neuroterapia representa uma revolução no tratamento da insónia, oferecendo alternativas eficazes sem os efeitos secundários da medicação.
Estimulação Magnética Transcraniana (EMT):
- Modula a atividade de áreas cerebrais envolvidas na regulação do sono
- Atua no córtex pré-frontal e sistema límbico (hormonal)
- Sessões de 20-30 minutos, tratamento não invasivo e indolor
- Eficácia comprovada em estudos académicos e clínicos
Neurofeedback:
- Treina o cérebro a autorregular-se para padrões de sono saudáveis
- Feedback em tempo real da atividade cerebral
- Melhoria da capacidade natural de relaxamento
- Particularmente eficaz em insónia relacionada com ansiedade
Estimulação Transcraniana por Corrente Contínua (tDCS):
- Modula a excitabilidade neuronal
- Potencia a neuroplasticidade
- Complementa eficazmente outros tratamentos
- Benefícios mantêm-se 2-4 meses após tratamento
Vantagens da Neuroterapia
- Sem efeitos secundários significativos
- Não cria dependência como a medicação
- Atua nas causas neurobiológicas da insónia
- Melhoria duradoura mesmo após fim do tratamento
- Combinável com outras abordagens terapêuticas
Tratamento Farmacológico
Embora não deva ser o tratamento de primeira linha, a medicação pode ser útil em situações específicas:
Quando considerar?
- Insónia aguda durante crises
- Falha de tratamentos não farmacológicos
- Insónia severa com impacto funcional grave
- Como ponte para outros tratamentos
Tipos de medicamentos
- Hipnóticos de ação curta:
- Zolpidem, zopiclona
- Início rápido, eliminação rápida
- Menor risco de sonolência diurna
- Antidepressivos sedativos:
- Trazodona, mirtazapina
- Úteis quando há diagnóstico paralelo de depressão/ansiedade
- Perfil de efeitos secundários a considerar
- Anti-histamínicos:
- Difenidramina, doxilamina
- Disponíveis sem receita
- Eficácia limitada, constrói tolerância rapidamente
- Benzodiazepinas:
- Eficácia a curto prazo
- Alto risco de dependência e tolerância
- Efeitos negativos na arquitetura do sono
- Contraindicadas para uso prolongado
Problemas da medicação
- Dependência e tolerância: Necessidade de doses progressivamente maiores
- Efeito ressalto: Insónia piora quando se para medicação
- Sonolência diurna: Impacto no funcionamento
- Alteração da arquitetura do sono: Sono menos reparador
- Misturas medicamentosas: Especialmente em idosos
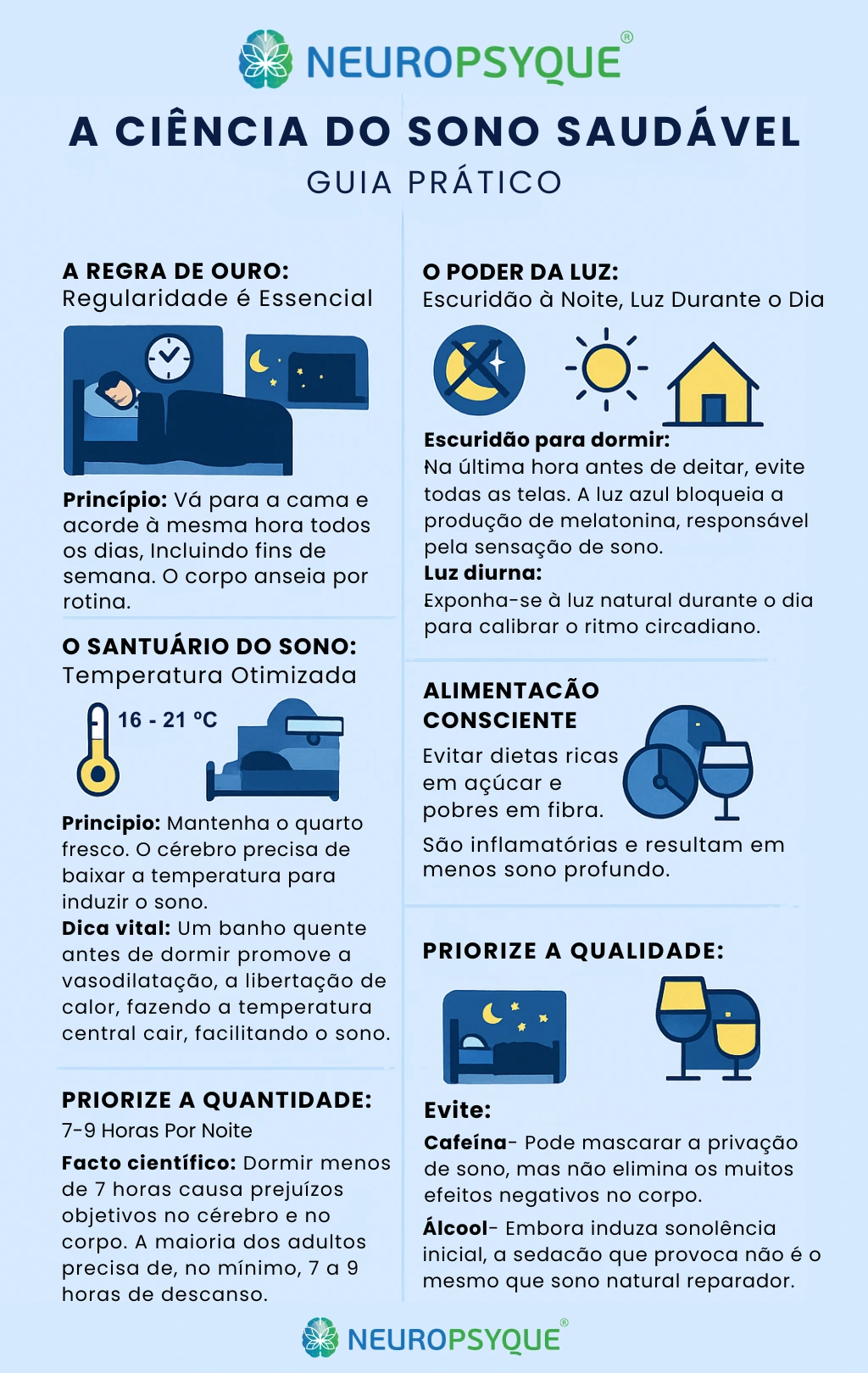
A Ciência do Sono Saudável – Guia Prático
1. A Regra de Ouro: Regularidade é Essencial
Princípio: Vá para a cama e acorde à mesma hora todos os dias, incluindo fins de semana. O seu corpo anseia por rotina.
Porquê: A regularidade reforça o ritmo circadiano, otimizando a produção de hormonas e processos biológicos.
2. O Poder da Luz: Escuridão à Noite, Luz Durante o Dia
Escuridão para dormir:
- Na última hora antes de deitar, evite todas as telas
- A luz azul suprime a melatonina por cerca de 3 horas e reduz o seu pico em 50%
Luz diurna:
- Exponha-se à luz natural durante o dia para calibrar o ritmo circadiano
3. O Santuário do Sono: Temperatura Otimizada
Princípio: Mantenha o quarto fresco. O cérebro precisa de baixar a temperatura em 1-1,5°C para iniciar o sono.
Dica vital: Um banho quente antes de dormir funciona por vasodilatação – ao sair, há grande libertação de calor, fazendo a temperatura central cair e facilitando o sono.
4. Alimentação Consciente
Evitar: Dietas ricas em açúcar e pobres em fibra prejudicam o sono, resultando em menos sono profundo.
Timing: Última refeição cerca de 2 horas antes de dormir.
5. Priorize a Quantidade: 7-9 Horas Por Noite
Facto científico: Dormir menos de 7 horas causa prejuízos objetivos no cérebro e corpo. A maioria dos adultos precisa de 7-9 horas.
6. Cuidado com Estimulantes
Cafeína: Pode mascarar a privação de sono mas não elimina os efeitos negativos subjacentes no corpo.
Álcool: Embora induza sonolência inicial, sedação não é o mesmo que sono natural reparador.

Quando procurar ajuda profissional
É fundamental procurar avaliação especializada quando os sintomas começam a interferir significativamente com o funcionamento diário.
Não espere pelo agravamento desta condição.
Sinais para procurar ajuda
- Dificuldades de sono em 3 ou mais noites por semana há mais de 1 mês
- Tempo para adormecer consistentemente maior que 30 minutos
- Despertares frequentes (mais que 2 vezes por noite) com dificuldade em voltar a dormir
- Despertar pelo menos 2 horas antes do desejado
- Sensação de sono não reparador mesmo dormindo 7-8 horas
- Fadiga durante o dia que interfere com atividades comuns
- Irritabilidade, ansiedade ou depressão
- Dificuldades de concentração ou memória
- Preocupação constante com o sono
- Uso regular de medicamentos ou álcool para dormir
Quando é urgente
- Pensamentos suicidas relacionados com exaustão
- Acidentes devido a sonolência
- Incapacidade total de trabalhar
- Sintomas psicóticos relacionados com a privação de sono
- Abuso de substâncias para dormir

Avanços na investigação científica
A investigação da insónia está a evoluir rapidamente, trazendo novas esperanças para quem sofre desta condição.
Descobertas sobre o cérebro
Estudos recentes mostram que pessoas com insónia têm o cérebro “sempre ligado”. O cérebro não consegue desligar completamente, mesmo durante o sono. Os cientistas descobriram também genes específicos que controlam o sono, o que pode levar a tratamentos personalizados no futuro.
Novas formas de tratamento
Terapias digitais
Em 2024, a FDA aprovou o primeiro dispositivo digital para a insónia – o Sleepio Rx. É uma aplicação que ensina técnicas para dormir melhor. Estudos mostram que 76% das pessoas que a usaram conseguiram dormir melhor.
Estimulação cerebral
Novos aparelhos que estimulam o cérebro de forma suave estão a mostrar resultados promissores:
- TMS portátil: Usa campos magnéticos para ajudar o cérebro a relaxar
- Estimulação elétrica: Aparelhos que se usam na testa e ajudam a adormecer mais rápido
- Modius Sleep: Um aparelho aprovado em 2024 que se usa como auscultadores e melhora o sono em 95% das pessoas
Novos medicamentos
Estão a surgir medicamentos mais seguros que atuam de forma diferente dos tradicionais. Estes novos fármacos bloqueiam as substâncias no cérebro que nos mantêm acordados, em vez de forçar o sono.
O futuro
Nos próximos anos, o tratamento da insónia será mais personalizado. Dispositivos como relógios inteligentes vão ajudar a prever problemas de sono antes de acontecerem.

Mitos e Verdades sobre a Insónia
| Mito | Verdade |
| “Insónia é falta de disciplina” | É uma condição médica real com base neurobiológica comprovada. |
| “8 horas são obrigatórias” | Necessidades variam entre 6-10 horas. A qualidade é mais importante que a quantidade absoluta. |
| “Álcool ajuda a dormir” | Induz sonolência mas fragmenta o sono e reduz a qualidade significativamente. |
| “Medicação resolve sempre o problema” | A medicação pode ajudar, mas dificilmente resolve o problema. A TCCI, a Neuroterapia e as tecnologias de informação vão à raiz do problema. |
Recursos e apoio disponíveis em Portugal
Portugal dispõe de vários recursos e organizações dedicadas ao apoio de pessoas com Insónia.
| Recurso | Descrição |
| Associação Portuguesa do Sono | Organização nacional dedicada ao TDAH, oferecendo informação e apoio |
| Serviço Nacional de Saúde (SNS) | Consultas de pedopsiquiatria, psiquiatria e neurologia através do médico de família |
| Linha SNS 24 | Apoio telefónico 24 horas: 808 24 24 24 |
| Hospitais Universitários | Consultas especializadas em TDAH e transtornos do neurodesenvolvimento |
| Associações Locais | Grupos de apoio regionais e locais |
Na NeuroPsyque, integramos uma rede de cuidados especializados, oferecendo uma resposta que combina Neurologia, Neuropsicologia e Neuroterapia.
O nosso compromisso é, como sempre, proporcionar-lhe a maior expectativa de melhoria possível.
Dispomos dos mais especializados equipamentos e especialistas em terapêuticas como o NeuroFeedback, a Estimulação Magnética Transcraniana e a Estimulação Elétrica Transcraniana, que se têm revelado importantes no tratamento da Insónia. Marque a sua consulta connosco!
Conclusão
Com os avanços na TCCI e Neuroterapia, dispomos hoje de ferramentas eficazes que abordam a raíz do problema, proporcionando melhorias duradouras.
Mensagem vital: O sono não é opcional – é uma necessidade biológica fundamental. A privação crónica do sono não apenas reduz a qualidade de vida, mas aumenta dramaticamente o risco de doenças graves e morte precoce.
Marque a sua consulta connosco e descubra como podemos ajudá-lo a dormir melhor e viver melhor!
Perguntas e respostas sobre a Insónia
1. A insónia tem cura?
A insónia é altamente tratável. Com TCCI e neuroterapia, 70-80% dos pacientes experimentam melhoria significativa. O objetivo é restaurar padrões normais de sono.
2. Quanto tempo demora o tratamento?
TCCI: 6-8 sessões ao longo de 2-3 meses. Neuroterapia: Benefícios após 5-10 sessões, tratamento completo 15-20 sessões.
3. Posso tratar insónia sem medicamentos?
Sim. Além de possível, é recomendável, e menos arriscado. A TCCI é mais eficaz que medicação a longo prazo, e a neuroterapia oferece resultados duradouros sem efeitos secundários.
4. A Neuroterapia é eficaz para insónia?
Sim, múltiplos estudos demonstram eficácia da EMT e Neurofeedback. Atuam diretamente nos circuitos cerebrais responsáveis pela regulação do sono.
5. Quantas horas de sono preciso realmente?
A maioria dos adultos precisa de 7-9 horas. Dormir menos de 7 horas já causa prejuízos objetivos no cérebro e corpo.
6. O álcool realmente ajuda a dormir?
Não. Embora induza sonolência inicial, o álcool fragmenta significativamente o sono e bloqueia o sono REM reparador.
7. Como sei se preciso de ajuda profissional?
Se tem dificuldades 3+ noites por semana há mais de um mês, ou se o sono afeta o funcionamento diário. O diagnóstico precoce melhora o prognóstico.
8. A luz dos ecrãs afeta mesmo o sono?
Sim, drasticamente. A luz azul suprime a melatonina por cerca de 3 horas e reduz o seu pico em 50%. Evite ecrãs na última hora antes de dormir.
9. Temperatura do quarto é importante?
Fundamental. O cérebro precisa baixar 1 a 2 °C (graus) para iniciar o sono. Quartos frescos facilitam este processo natural.
10. Sestas são prejudiciais?
Sestas curtas (20-30 min) antes das 15h podem ser benéficas. Não devem compensar consistentemente sono noturno insuficiente.
11. Cafeína afeta o sono?
Sim, significativamente. A cafeína pode mascarar a privação mas não elimina os efeitos negativos subjacentes. Evite após o meio-dia.
12. Qual a relação entre insónia e doenças graves?
Direta e alarmante. A Insónia aumenta o risco de Alzheimer, cancro, doenças cardiovasculares e reduz expectativa de vida. Uma noite com 4h de sono reduz células anti-cancro em 70%.





