
PARALISIA SUPRANUCLEAR PROGRESSIVA
Avaliação especializada, tratamento e acompanhamento para a Paralisia Supranuclear Progressiva em Lisboa — diagnóstico, neuromodulação e reabilitação
O QUE É A PARALISIA SUPRANUCLEAR PROGRESSIVA?
Uma tauopatia de evolução progressiva frequentemente confundida com Parkinson
A Paralisia Supranuclear Progressiva (PSP) é uma doença neurodegenerativa esporádica (não genética) que afeta os gânglios da base cerebral, o tronco cerebral e o córtex frontal. Distingue-se pela presença de paralisia do olhar vertical, instabilidade postural precoce com quedas para trás, síndrome frontal progressiva e fraca resposta à levodopa (fármaco muito usado no tratamento do Parkinson).
Sinais e sintomas característicos
- Paralisia do olhar verticalDificuldade ou impossibilidade de mover os olhos para cima e para baixo.
- Falta de equilíbrio e quedas precocesAs quedas começam cedo na doença, muitas vezes para trás. Na Doença de Parkinson, as quedas surgem mais tarde.
- Alterações no pensamento e na falaLentidão no pensamento, apatia e alterações diversas no comportamento. A fala fica mais lenta e difícil de perceber.
- Dificuldade em engolir e rigidez no corpoPode surgir dificuldade em engolir, com risco de engasgamento. O corpo fica mais rígido, sobretudo no tronco e pescoço.
VARIANTES CLÍNICAS E DIAGNÓSTICO DIFERENCIAL
PSP-Richardson (PSP-RS) — Forma Clássica
A variante mais reconhecida. Paralisia do olhar vertical descendente, instabilidade postural com quedas precoces para trás, síndrome frontal (com apatia) e disartria (problemas de fala). O sinal do "farol" — expressão facial com abertura fixa dos olhos — é característico.
Forma clássicaPSP-Parkinsonismo (PSP-P) — Difícil de Distinguir do Parkinson
Apresentação com tremor assimétrico, lentidão de movimentos (bradicinesia) e alguma resposta inicial à levodopa. O diagnóstico correto exige seguimento clínico próximo e neuroimagem funcional (DaTSCAN, PET tau).
Diagnóstico diferencialPSP-SFC e PSP-CBS — Variantes Frontais e Corticais
Na PSP com Síndrome Frontal e de Comportamento predominam alterações do comportamento e das funções executivas (apatia, desinibição, dificuldade em planear). Na PSP com Síndrome Corticobasal (PSP-CBS) surgem sinais assimétricos como a apraxia (dificuldade em executar gestos aprendidos), sensação de que um membro “não pertence ao corpo” (mão alienígena) e défices motores mais marcados de um lado do corpo. Estas variantes podem confundir-se com outras doenças, tornando o diagnóstico mais complexo.
Variante atípicaDiagnóstico Diferencial com Outros Parkinsonismos
A PSP distingue-se da Degenerescência Corticobasal (DCB), Atrofia de Múltiplos Sistemas (AMS) e Doença de Parkinson pela combinação de sinais oculomotores (olhar), padrão de queda precoce, e resposta à levodopa. A neuroimagem estrutural e funcional também ajuda na diferenciação.
Parkinsonismo atípico
O diagnóstico definitivo da PSP requer confirmação neuropatológica — o diagnóstico clínico é de probabilidade, segundo os critérios MDS-PSP 2017.
PSP: DIAGNÓSTICO E IMPACTO
DA INTERVENÇÃO ESPECIALIZADA
O diagnóstico correcto e o acompanhamento multidisciplinar precoce determinam a qualidade de vida e a segurança do doente
* Dados baseados em estudos clínicos e registos de doentes publicados. Os resultados individuais podem variar.
Sources: clinical data, PSP Association UK – Patient Survey 2022 (cerca de 60% com diagnóstico inicial errado); NIH/PubMed – Atraso diagnóstico na PSP: mediana 3–4 anos (Respondek et al., critérios MDS-PSP 2017); Frontiers in Neurology – Reabilitação multifatorial na PSP: melhoria significativa na Berg Balance Scale em programa de 4 semanas; NIH/PubMed – PSP como parkinsonismo atípico mais prevalente.
TECHNOLOGY AND THE THERAPEUTIC ENVIRONMENT

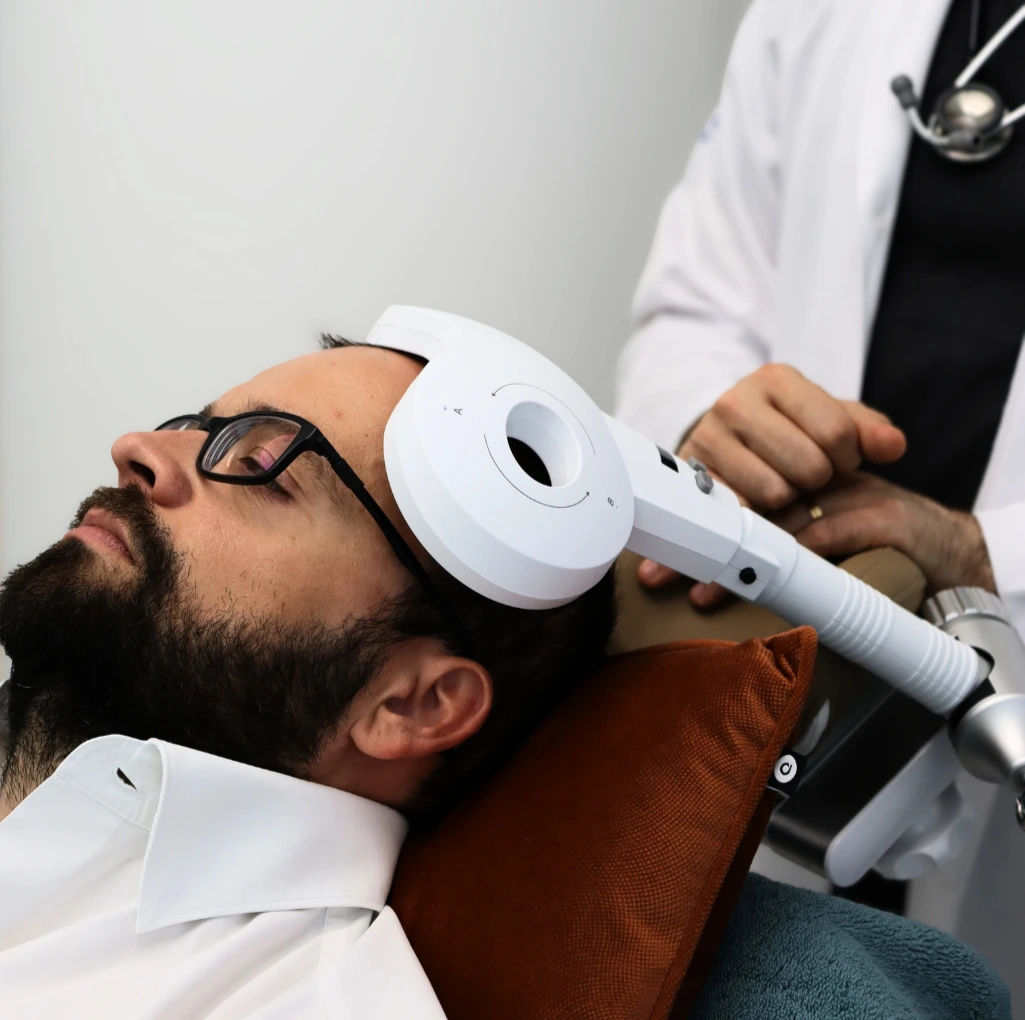


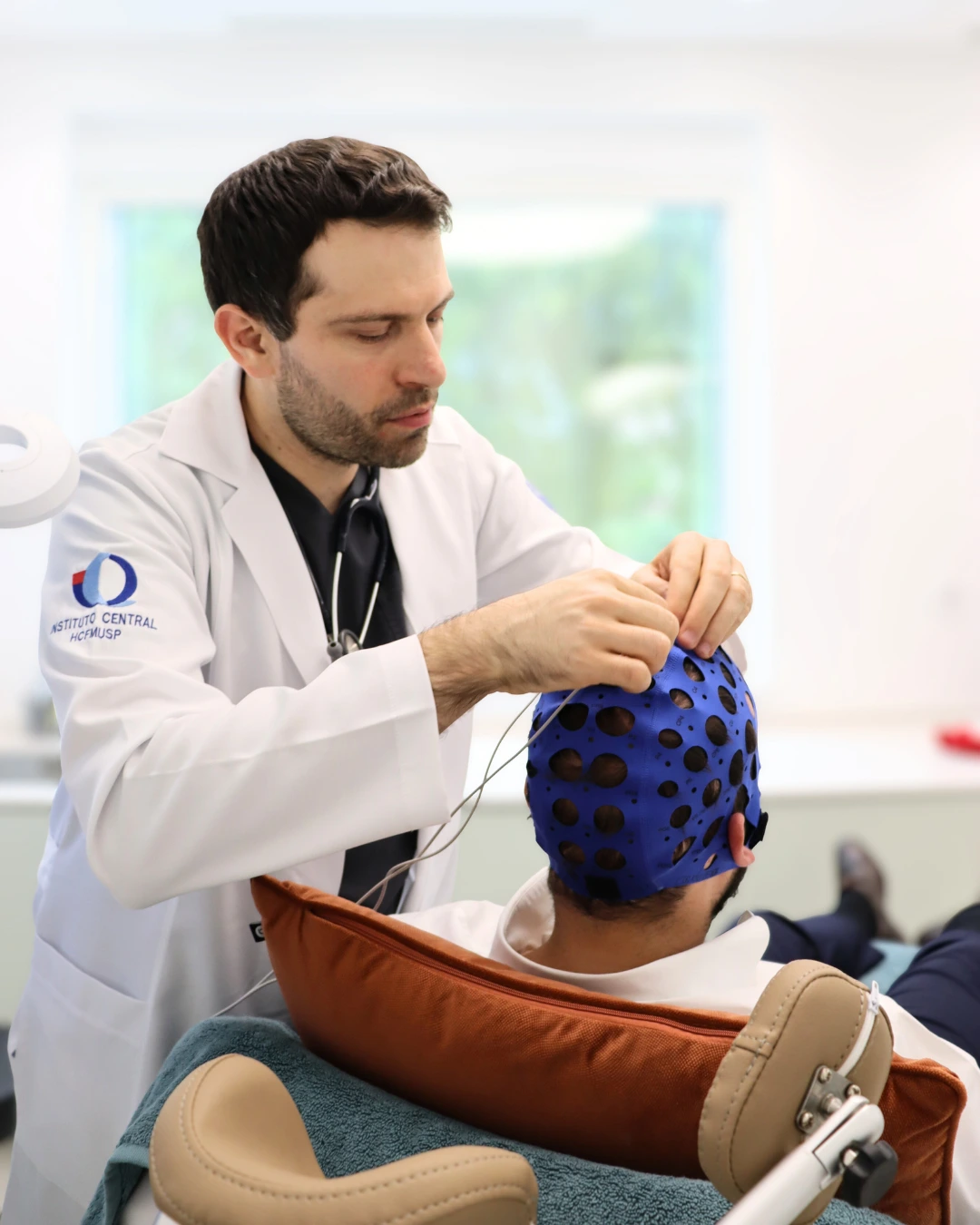




IMPORTANCE OF SPECIALISED CONSULTATION
A PSP é uma das doenças neurológicas com maior atraso diagnóstico — em média 3 a 4 anos entre os primeiros sintomas e o diagnóstico correto. Apesar das quedas de início precoce. Durante esse período, muitos doentes recebem tratamento para Parkinson idiopático com levodopa, medicação que tem efeito limitado ou nulo na PSP, e que atrasa o início de uma abordagem terapêutica adequada. O diagnóstico diferencial correto, apoiado em critérios clínicos estruturados (MDS-PSP 2017), neuroimagem, e avaliação oculomotora especializada, é o ponto de partida indispensável.
Na NeuroPsyque, a consulta de PSP integra avaliação neurológica detalhada, exame oculomotor estruturado, coordenação de neuroimagem estrutural e funcional e acesso a neuromodulação não-invasiva com protocolos de EMT frontal para controlo de apatia, rigidez e lentificação cognitiva. O acompanhamento multidisciplinar — incluindo apoio em reabilitação da marcha, deglutição e comunicação — é parte integrante do nosso modelo de cuidados.
FAQ's sobre a Paralisia Supranuclear Progressiva
Como se distingue a PSP da doença de Parkinson?
A PSP tem tratamento eficaz?
O que é o sinal do "beija-flor" na Ressonância Magnética?
Qual o papel da EMT no tratamento da PSP?
Como prevenir as quedas na PSP?
A PSP afeta a cognição e o comportamento?
Qual o prognóstico da PSP?
A PSP é hereditária? Os meus filhos podem desenvolver a doença?
A NeuroPsyque acompanha doentes com PSP nas diferentes fases da doença?
Diagnóstico diferencial rigoroso e acompanhamento especializado para a PSP.
Agende a sua consulta de neurologia — avaliação clínica estruturada, neuromodulação e planeamento terapêutico.
