La guía completa para entender, diagnosticar y tratar

En Portugal, el 28,1% de la población mayor de 18 años sufre síntomas de insomnio al menos tres noches por semana. En los mayores de 65 años, esta cifra se eleva a la alarmante cifra de 50%. Pero, ¿es el insomnio sólo una cuestión de "no poder dormir"?
Son las 2.30 de la madrugada y estás tumbado, con los ojos abiertos, la mente dando vueltas en círculos interminables de preocupaciones. Su cuerpo está cansado, pero su cabeza parece tener vida propia: una conversación interna que no puede detener. Mira el despertador: faltan cuatro horas y media. Cierra los ojos con fuerza, intenta respirar hondo, cuenta ovejas. Nada. La frustración crece: "¿Por qué no puedo irme a dormir?".
Para millones de portugueses, no se trata de una experiencia ocasional, sino de un ciclo interminable. El insomnio no es pereza, falta de disciplina o "pensar demasiado". Es una enfermedad real que altera fundamentalmente la forma en que el cerebro gestiona el sueño y la vigilia.

🕒 Índice
- 🧠1. ¿Qué es el insomnio?
- ↔️2. Diferencia entre insomnio y "mala noche de sueño"
- 🤕3. Los síntomas más comunes del insomnio
- 📍4. Tipos de insomnio
- 🧬5. Causas y factores de riesgo
- 🩺6. Diagnóstico del insomnio
- 📉7. El impacto del insomnio en la vida diaria
- ⚠️8. El impacto real de la falta de sueño - ejemplos
- 💊9. ¿Cómo se trata el insomnio?
- 🧘10. La ciencia del sueño saludable - Guía práctica
- 🆘11. Cuándo buscar ayuda profesional
- 🔬🚀12. Avances en la investigación científica
- 🤔13. Mitos y verdades sobre el insomnio
- 🤝14. Recursos y apoyo disponibles en Portugal
- ✨15. Conclusión
- ❓16. Preguntas y respuestas sobre el insomnio
¿Qué es el insomnio?
El insomnio es el dificultad persistente para iniciar y mantener un sueño reparador. Es un trastorno del sueño más frecuente en adultos, y afecta en gran medida a la calidad de vida y al funcionamiento diario.
Contrariamente a la creencia popular, el insomnio no es sólo "tener problemas para conciliar el sueño". Las personas con insomnio a menudo afirman incluso cuando pueden dormir, se despiertan cansados.
Definición médica
Según Clasificación Internacional de los Trastornos del Sueño (ICSD-3)El insomnio se caracteriza por:
- Dificultad para iniciar el sueño, para mantenerlo o para ambas cosas.
- Sueño no reparador, a pesar de tener suficientes oportunidades para dormir
- Deterioro del bienestar diario y funcional
Si al menos 3 veces por semanadurante un mínimo de 3 mesesun diagnóstico de insomnio crónico.

Reconocimiento en Portugal
En Portugal, el insomnio está reconocido oficialmente como un problema de salud pública. En una consulta de medicina general, alrededor de 69% de los pacientes, más de 2 de cada 3, presentan síntomas de insomnio. Muchos portugueses sufren en silencio o por costumbre, sin buscar ayuda especializada.
Portugal es alarmante País de la OCDE con mayor consumo de somníferos. Se trata de un indicador preocupante. Incluso si los casos llegan a la consulta del médico, los tratamientos no son concluyentes. Los medicamentos no suelen resolver el problema de forma permanente, sino que casi siempre crean otro -. dependencia.
Nota importante:Insomnio nunca es normalindependientemente de la edad. Las variaciones del sueño son normales a lo largo de la vida. Pero la dificultad constante para dormir es siempre un problemaNecesitas una evaluación especializada, tengas la edad que tengas.
La diferencia entre insomnio y una "mala noche de sueño"
Todos hemos tenido alguna noche en la que dormimos mal. Esto es normal, y suele ser el resultado de situaciones puntuales como la estrés físico y/o mental. El insomnio es diferente.
| Características | Mala noche de sueño | Insomnio |
| Frecuencia | Ocasionalmente | Al menos 3 noches por semana |
| Duración | Unos días | Mínimo 3 meses (crónica) |
| Impacto diario | Mínimo, temporal | Significativo, persistente |
| Controlar | Se resuelve espontáneamente | Requiere intervención especializada |

Síntomas más frecuentes del insomnio
Síntomas nocturnos:
- Tardar más de 30 minutos en dormirse cada día
- Despertarse muchas veces durante la noche
- Despertarse demasiado pronto y no poder volver a dormirse
- Sensación de sueño superficial y no reparador
Síntomas diurnos:
- Fatiga persistente incluso después de pasar suficientes horas en la cama
- Dificultades de concentración y memoria
- Irritabilidad y cambios de humor
- Somnolencia durante las actividades cotidianas
- Reducción de los ingresos profesionales
Tipos de insomnio
Insomnio agudo frente a insomnio crónico
Insomnio agudo (transitorio):
- Duración inferior a 3 meses
- Suele estar relacionado con el estrés situacional
- Causas: exámenes, problemas familiares, deudas, cambios de trabajo, duelo
- A menudo se resuelve eliminando el problema que lo causó
- Afecta a casi todo el mundo en algún momento de su vida
Insomnio crónico:
- Duración superior a 3 meses
- Ocurre al menos 3 noches a la semana
- Causas más complejas y diversas
- Requiere intervención especializada
Momentos de insomnio
Insomnio inicial:
- Dificultad para conciliar el sueño (tarda >30 minutos)
- A menudo se asocia con ansiedad y preocupación
- La mente "no puede desconectar"
Insomnio intermedio:
- Sueño muy ligero
- Despertares frecuentes durante la noche
- Dificultad para volver a dormirse
- Relacionadas con el estrés, el dolor u otros trastornos médicos
Insomnio terminal:
- Despertar temprano (normalmente entre las 3 y las 5 de la mañana)
- Incapacidad para volver a dormirse
- A menudo asociada a la depresión

Causas y factores de riesgo
Factores neurobiológicos
El sueño está regulado por complejos sistemas neurobiológicos.
Neurotransmisores: cambios y anomalías:
- SerotoninaNeurotransmisor crucial para inducir el sueño. Los niveles bajos se asocian al insomnio
- MelatoninaHormona que regula el ciclo sueño-vigilia (vigilia = estar despierto). Su producción puede alterarse
- GABAPrincipal neurotransmisor inhibidor del cerebro. Su deficiencia provoca hiperactivación cerebral
- CortisolHormona del estrés. Los niveles elevados (especialmente por la noche) mantienen el estado de alerta
Predisposición genéticaLos estudios demuestran que el insomnio tiene un componente hereditario. familiares de primer grado presentando un Riesgo 2-3 veces mayor.
Factores psicológicos
Estrés y ansiedad (40-50% de los casos):
- Preocupación excesiva por los problemas cotidianos
- Sufrimiento por no poder conciliar el sueño
- Rumiación mental - pensamientos repetitivos que no cesan
Depresión:
- 75% de las personas con depresión tienen síntomas de insomnio
- Puede ser tanto una causa como una consecuencia del insomnio
Trauma y estrés postraumático:
- Hipervigilancia que impide la relajación necesaria para dormir
- Pesadillas y miedos nocturnos
- Asociación de la cama/oscuridad con la vulnerabilidad
Factores medioambientales y de estilo de vida
Higiene del sueño inadecuada:
- Irregularidad en las horas de acostarse y levantarse
- Utilizar la cama para actividades distintas del sueño
- Entorno inadecuado (ruido, luz, temperatura)
Uso de pantallas y luz azul:
- Bloqueo de la producción de melatonina (que induce el sueño)
- Estimulación cerebral antes de acostarse
- Asociar el dormitorio con la actividad y no con el descanso
Sustancias y compuestos químicos:
- CafeínaPuede afectar al sueño hasta 6-8 horas después del consumo.
- Alcohol: Es un sedante, pero impide un sueño de calidad
- NicotinaEstimulante que dificulta conciliar el sueño
- Medicamentos estimulantesDificultad para conciliar el sueño
Enfermedades:
- Dolor crónico (fibromialgia, artritis)
- Problemas respiratorios (asma, apnea del sueño)
- Reflujo gastroesofágico
- Hipertiroidismo
- ...

Diagnóstico del insomnio
Criterios diagnósticos actualizados
El diagnóstico del insomnio se basa en criterios clínicos bien definidos, sin necesidad de pruebas específicas en la mayoría de los casos:
Criterios esenciales (ICSD-3-TR):
- Quejarse de insomnioDificultad para iniciar o mantener el sueño, o despertar precoz.
- La oportunidad adecuadaCondiciones ambientales y tiempo suficiente para dormir
- Pérdidas diurnasImpacto significativo en el funcionamiento diario
- FrecuenciaAl menos 3 noches a la semana
- DuraciónMínimo 3 meses para el diagnóstico de insomnio crónico
Herramientas de evaluación
Diario de sueño - registro detallado durante 1-2 semanas incluyendo:
- Hora de acostarse y levantarse
- Hora de dormirse
- Número y duración de los despertares
- Sensación al despertar
- Somnolencia y funcionamiento diurno
Cuestionarios validados para la población portuguesa:
- Índice de calidad del sueño de Pittsburgh (PSQI)
- Escala de somnolencia de Epworth
- Cuestionario básico sobre insomnio y calidad del sueño (BaSIQS)
PolisomnografíaGeneralmente no es necesario para diagnosticar el insomnio, excepto cuando se sospecha:
- Apnea del sueño
- Movimientos periódicos de las piernas
- Otros trastornos del sueño
Nota importante:El diagnóstico debe ser siempre a cargo de un profesional especializado. El autodiagnóstico puede llevar a conclusiones erróneas y a un tratamiento inadecuado.

Repercusiones del insomnio en la vida cotidiana
El insomnio tiene consecuencias devastadoras que van mucho más allá del simple cansancio y afectan a todas las dimensiones de la vida:
Impacto físico
- Sistema inmunitario comprometidoAumento de la susceptibilidad a las infecciones
- Mayor riesgo cardiovascular: Hipertensión, infarto de miocardio
- Diabetes de tipo 2Dificultad para regular los niveles de azúcar en sangre
- Compulsiones alimentariasDesequilibrio de las hormonas del hambre (leptina y grelina)
- Envejecimiento aceleradoDisminución de la producción de la hormona del crecimiento
Impacto cognitivo
- MemoriaDificultad para consolidar nueva información
- ConcentraciónIncapacidad para concentrarse en las tareas
- Toma de decisionesDeterioro del juicio y aumento de la impulsividad.
- Creatividad: Reducción de la capacidad de resolución de problemas
Impacto emocional
- IrritabilidadBaja tolerancia a la frustración
- AnsiedadPreocupación excesiva y tensión constante
- Depresiónriesgo 3-4 veces mayor de desarrollar episodios depresivos
- Control emocionalDificultad para regular las emociones
Impacto social y profesional
- Absentismo laboral2-3 veces más ausencias del trabajo
- Accidentes: Doble riesgo de accidentes de tráfico
- Relaciones: Tensiones conyugales y familiares
- Productividad: 20-30% reducción de ingresos profesionales
Impacto económico
- Costes directoscitas médicas, medicamentos
- Costes indirectospérdida de productividad, jubilación anticipada
- Pérdida estimada1-2% del PIB en los países desarrollados
El impacto real de la falta de sueño - ejemplos
Riesgo de Alzheimer
La falta de sueño a lo largo de la vida es uno de los mayores factores de riesgo del Alzheimer. Durante el sueño profundo, el cerebro limpia las toxinas, entre ellas el beta-amiloide asociado a la enfermedad. Margaret Thatcher y Ronald Reagan, conocidos por dormir sólo 4-5 horas por noche, desarrollaron ambos Alzheimer.
Cáncer
La OMS ha clasificado el trabajo nocturno como probable cancerígeno. La falta de sueño está relacionada con cánceres como el de intestino, próstata y mama. Una sola noche de 4 horas de sueño reduce las células en 70% "asesino natural" - responsables de eliminar los errores en los procesos de división celular - que son cruciales en la lucha contra el cáncer.
Enfermedades cardiovasculares
Datos alarmantes sobre el horario de verano: en primavera, cuando "perdemos" 1 hora de sueño, hay un aumento de 24% de infartos al día siguiente. En otoño, cuando "ganamos" 1 hora, se produce una disminución de 21%.
Impacto en el ADN
Una semana durmiendo 6 horas por noche distorsiona la actividad de 711 genes: algunos favorecen los tumores y la inflamación, otros son responsables de la inmunidad.
Mortalidad general
Cuanto menos se duerme, menor es la esperanza de vida. Dormir poco predice la mortalidad por todas las causas.

¿Cómo se trata el insomnio?
Tratamiento del insomnio ha evolucionado significativamentecon enfoques basados en pruebas que abordar las causas subyacentes en lugar de limitarse a enmascarar los síntomas. El enfoque multimodal es el más eficaz.
Terapia cognitivo-conductual para el insomnio (TCC)
A TCCI se considera el tratamiento de primera línea para el insomnio crónico por todas las directrices médicas internacionales.
¿Qué es el TCCI?
- Intervención psicoterapéutica breve (6-8 sesiones)
- Aborda los pensamientos, comportamientos y creencias que perpetúan el insomnio
- Basado en pruebas científicas sólidas
- Eficacia superior a la medicación a largo plazo
Componentes TCCI
1. Aprender sobre el sueño:
- Comprender los mecanismos normales del sueño
- Desmontando creencias erróneas sobre el sueño
- Establecer expectativas realistas
2. Higiene del sueño:
- Optimizar el entorno y el comportamiento
- Eliminación de los factores que interfieren con el sueño
3. Control de estímulos:
- Cama sólo para dormir y actividad sexual
- Levántate de la cama si no te duermes en 15-20 minutos
- Asociar el dormitorio con el sueño, no con la vigilia
4. Restricción del sueño:
- Limitación inicial del tiempo en cama
- Aumento gradual a medida que mejora la eficiencia del sueño
- Consolidación del sueño
5. Reestructuración cognitiva:
- Identificar pensamientos disfuncionales sobre el sueño
- Sustitución por pensamientos más adaptativos
- Reducción de la ansiedad anticipatoria
Eficacia del TCCI
- 70-80% de los pacientes experimentan una mejora significativa
- 50% reducción del tiempo para conciliar el sueño
- Mejora mantenida 12-24 meses después del tratamiento
- Superior a la medicación en eficacia a largo plazo
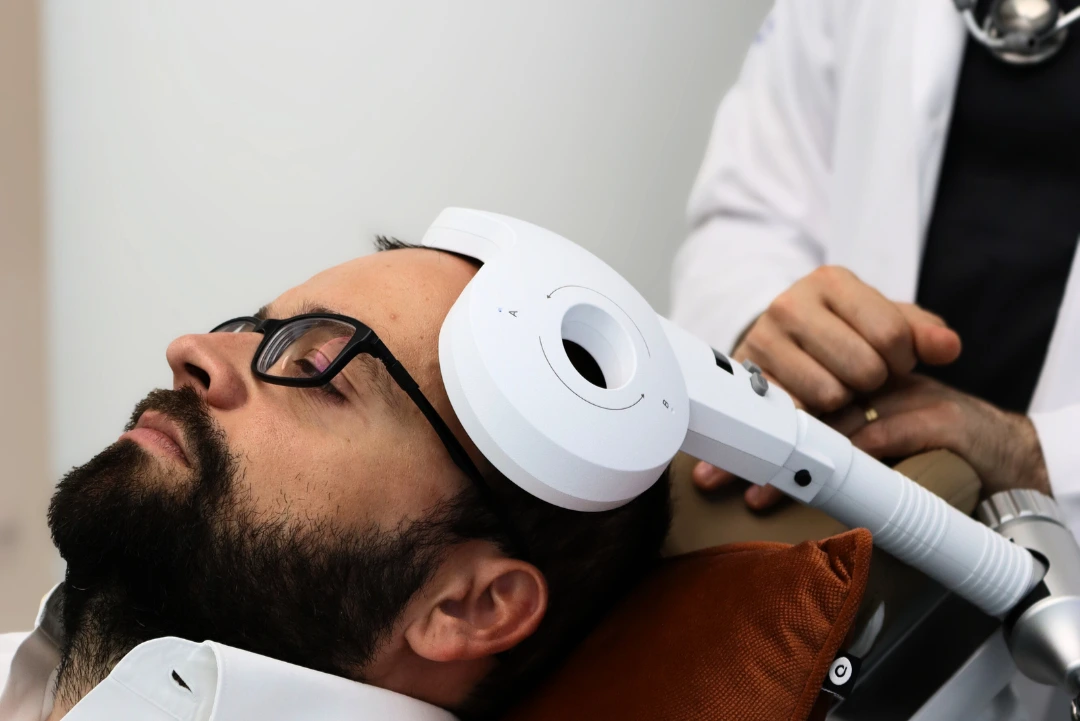
Neuroterapia
A Neuroterapia representa un revolución en el tratamiento del insomnioofreciendo alternativas eficaces sin los efectos secundarios de la medicación.
Estimulación magnética transcraneal (EMT):
- Modula la actividad de las áreas cerebrales implicadas en la regulación del sueño
- Actúa sobre el córtex prefrontal y el sistema límbico (hormonal)
- Sesiones de 20-30 minutos, tratamiento no invasivo e indoloro
- Eficacia demostrada en estudios académicos y clínicos
Neurofeedback:
- Entrena al cerebro para que se autorregule y consiga patrones de sueño saludables
- Información en tiempo real sobre la actividad cerebral
- Mejora de la capacidad natural para relajarse
- Especialmente eficaz para el insomnio relacionado con la ansiedad
Estimulación transcraneal por corriente continua (tDCS):
- Modula la excitabilidad neuronal
- Mejora la neuroplasticidad
- Complementa eficazmente otros tratamientos
- Los beneficios continúan 2-4 meses después del tratamiento
Ventajas de la neuroterapia
- Sin efectos secundarios significativos
- No es tan adictivo como la medicación
- Actúa sobre las causas neurobiológicas del insomnio
- Mejora duradera incluso después de finalizar el tratamiento
- Combinable con otros enfoques terapéuticos
Tratamiento farmacológico
Aunque no debe ser el tratamiento de primera líneaLa medicación puede ser útil en situaciones específicas:
¿Cuándo tenerlo en cuenta?
- Insomnio agudo durante las crisis
- Fracaso de los tratamientos no farmacológicos
- Insomnio grave con graves repercusiones funcionales
- Como puente hacia otros tratamientos
Tipos de medicamentos
- Hipnóticos de acción corta:
- Zolpidem, zopiclona
- Inicio rápido, eliminación rápida
- Menor riesgo de somnolencia diurna
- Antidepresivos sedantes:
- Trazodona, mirtazapina
- Útil cuando existe un diagnóstico paralelo de depresión/ansiedad
- Perfil de efectos secundarios a tener en cuenta
- Antihistamínicos:
- Difenhidramina, doxilamina
- Disponible sin receta
- Eficacia limitada, genera tolerancia rápidamente
- Benzodiacepinas:
- Eficacia a corto plazo
- Alto riesgo de dependencia y tolerancia
- Efectos negativos sobre la arquitectura del sueño
- Contraindicado para uso prolongado
Problemas de medicación
- Dependencia y tolerancia: Necesidad de dosis progresivamente más altas
- Efecto reboteEl insomnio empeora cuando se interrumpe la medicación.
- Somnolencia diurnaImpacto en el funcionamiento
- Arquitectura del sueño alteradaSueño menos reparador
- Mezclas medicinales: Especialmente en ancianos
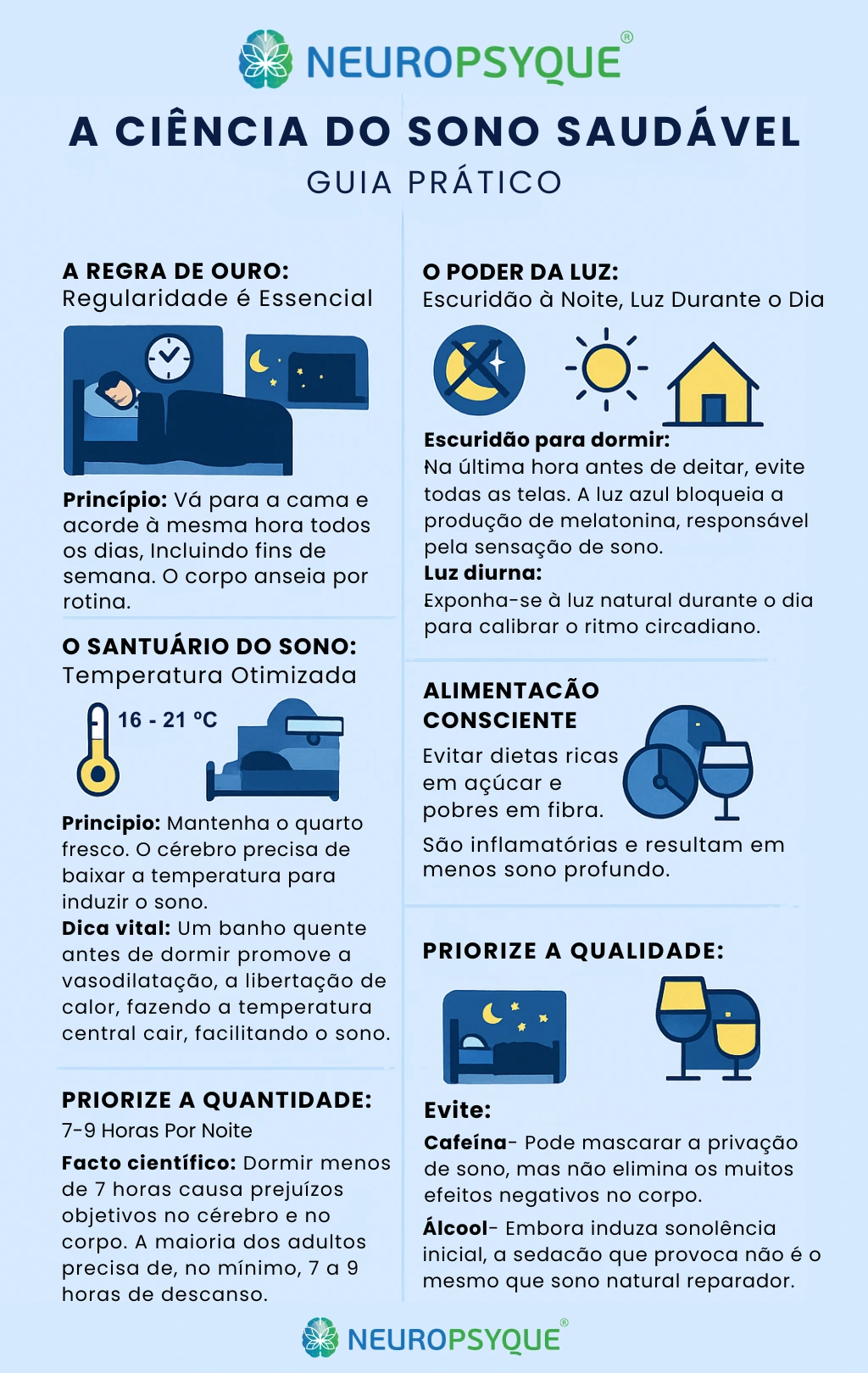
La ciencia del sueño sano - Guía práctica
1. La regla de oro: la regularidad es esencial
Principio: Acuéstese y levántese a la misma hora todos los días, incluidos los fines de semana. Tu cuerpo anhela la rutina.
¿Por qué? La regularidad refuerza el ritmo circadiano, optimizando la producción de hormonas y los procesos biológicos.
2. El poder de la luz: oscuridad de noche, luz de día
Oscuridad para dormir:
- En la última hora antes de acostarse, evite todas las pantallas
- La luz azul suprime la melatonina durante unas 3 horas y reduce su pico a 50%
Luz diurna:
- Expóngase a la luz natural durante el día para calibrar su ritmo circadiano
3. El santuario del sueño: temperatura optimizada
Principio: Mantén la habitación fresca. El cerebro necesita bajar su temperatura entre 1 y 1,5 °C para iniciar el sueño.
El mejor consejo: Un baño caliente antes de acostarse funciona por vasodilatación: al salir, liberas mucho calor, lo que hace que tu temperatura central descienda y te resulte más fácil conciliar el sueño.
4. Alimentación consciente
Evítalo: Las dietas ricas en azúcar y pobres en fibra perjudican el sueño, lo que se traduce en un sueño menos profundo.
Horario: Última comida unas 2 horas antes de acostarse.
5. Priorizar la cantidad: 7-9 horas por noche
Hecho científico: Dormir menos de 7 horas provoca daños objetivos en el cerebro y el cuerpo. La mayoría de los adultos necesitan entre 7 y 9 horas.
6. Cuidado con los estimulantes
Cafeína: Puede enmascarar la falta de sueño, pero no elimina los efectos negativos subyacentes en el organismo.
Alcohol: Aunque induce una somnolencia inicial, la sedación no es lo mismo que un sueño reparador natural.

Cuándo buscar ayuda profesional
Es esencial buscar una evaluación especializada cuando los síntomas empiezan a interferir significativamente con el funcionamiento diario.
No espere a que la enfermedad empeore.
Señales para buscar ayuda
- Dificultades para dormir 3 o más noches a la semana durante más de 1 mes
- Tiempo para conciliar el sueño sistemáticamente superior a 30 minutos
- Despertares frecuentes (más de dos veces por noche) con dificultad para volver a conciliar el sueño.
- Despertarse al menos 2 horas antes de lo deseado
- Sensación de sueño no reparador incluso durmiendo 7-8 horas.
- Fatiga durante el día que interfiere con las actividades ordinarias
- Irritabilidad, ansiedad o depresión
- Dificultades de concentración o memoria
- Preocupación constante por el sueño
- Uso regular de medicación para dormir o alcohol
Cuando es urgente
- Pensamientos suicidas relacionados con el agotamiento
- Accidentes por somnolencia
- Incapacidad laboral total
- Síntomas psicóticos relacionados con la falta de sueño
- Abuso de sustancias para dormir

Avances en la investigación científica
La investigación sobre el insomnio evoluciona con rapidez y aporta nuevas esperanzas a quienes lo padecen.
Descubrimientos sobre el cerebro
Estudios recientes demuestran que las personas con insomnio tienen un cerebro "siempre encendido". El cerebro no puede desconectarse por completo, ni siquiera durante el sueño. Los científicos también han descubierto genes específicos que controlan el sueño, lo que podría conducir a tratamientos personalizados en el futuro.
Nuevas formas de tratamiento
Terapias digitales
En 2024, la FDA aprobó el primer dispositivo digital contra el insomnio: Sleepio Rx. Es una aplicación que te enseña técnicas para dormir mejor. Los estudios demuestran que 76% de las personas que la utilizaron pudieron dormir mejor.
Estimulación cerebral
Los nuevos dispositivos que estimulan suavemente el cerebro están dando resultados prometedores:
- EMT portátilUtiliza campos magnéticos para ayudar al cerebro a relajarse
- Estimulación eléctricaDispositivos que se colocan en la frente para conciliar el sueño más rápidamente
- Modius Sueño: Un dispositivo aprobado en 2024 que se lleva como auriculares y mejora el sueño en 95% de las personas
Nuevos medicamentos
Están apareciendo fármacos más seguros que actúan de forma diferente a los tradicionales. Estos nuevos fármacos bloquean las sustancias del cerebro que nos mantienen despiertos, en lugar de forzar el sueño.
El futuro
En los próximos años, el tratamiento del insomnio será más personalizado. Dispositivos como los relojes inteligentes ayudarán a predecir los problemas de sueño antes de que se produzcan.

Mitos y verdades sobre el insomnio
| Mito | La verdad |
| "El insomnio es falta de disciplina" | Es una enfermedad real con una base neurobiológica demostrada. |
| "8 horas obligatorias" | Las necesidades varían entre 6 y 10 horas. La calidad es más importante que la cantidad absoluta. |
| "El alcohol ayuda a dormir" | Induce somnolencia pero fragmenta el sueño y reduce significativamente su calidad. |
| "La medicación siempre resuelve el problema" | La medicación puede ayudar, pero apenas resuelve el problema. La TCC, la neuroterapia y la tecnología de la información llegan a la raíz del problema. |
Recursos y apoyo disponibles en Portugal
Portugal cuenta con varios recursos y organizaciones dedicados a apoyar a las personas con insomnio.
| Recursos | Descripción |
| Asociación Portuguesa del Sueño | Organización nacional dedicada al TDAH, que ofrece información y apoyo |
| Servicio Nacional de Salud (SNS) | Consultas de psiquiatría infantil, psiquiatría y neurología a través del médico de familia |
| Línea SNS 24 | Asistencia telefónica 24 horas: 808 24 24 24 |
| Hospitales universitarios | Consultas especializadas en TDAH y trastornos del neurodesarrollo |
| Asociaciones locales | Grupos de apoyo regionales y locales |
En NeuroPsyqueFormamos parte de una red de atención especializada que ofrece una respuesta que combina Neurología, Neuropsicología e Neuroterapia.
Nuestro compromiso es, como siempre, ofrecerle la mayor expectativa de mejora posible.
Disponemos de los equipos y especialistas en terapias como NeuroFeedback, a Estimulación magnética transcraneal y Estimulación eléctrica transcraneal, que han demostrado su importancia en el tratamiento del insomnio. Reserve su cita con nosotros
Conclusión
Gracias a los avances de la TCC y la neuroterapia, ahora disponemos de herramientas eficaces que abordan la raíz del problema y producen mejoras duraderas.
Mensaje vital: Dormir no es opcional: es una necesidad biológica fundamental. La privación crónica de sueño no sólo reduce la calidad de vida, sino que aumenta drásticamente el riesgo de enfermedades graves y muerte prematura.
Concierte una cita con nosotros y descubra cómo podemos ayudarle a dormir mejor y a vivir mejor.
Preguntas y respuestas sobre el insomnio
1. ¿Puede curarse el insomnio?
El insomnio es altamente tratable. Con TCCI y neuroterapia, el 70-80% de los pacientes experimentan una mejora significativa. El objetivo es restablecer los patrones normales de sueño.
2. ¿Cuánto dura el tratamiento?
TCCI: 6-8 sesiones a lo largo de 2-3 meses. Neuroterapia: Beneficios tras 5-10 sesiones, tratamiento completo 15-20 sesiones.
3. ¿Puedo tratar el insomnio sin medicación?
Sí. Además de ser posible, es recomendable y menos arriesgada. La TCC es más eficaz que la medicación a largo plazo, y la neuroterapia ofrece resultados duraderos sin efectos secundarios.
4. ¿Es eficaz la neuroterapia para el insomnio?
Sí, múltiples estudios han demostrado la eficacia de EMT e Neurofeedback. Actúan directamente sobre los circuitos cerebrales responsables de la regulación del sueño.
5. ¿Cuántas horas de sueño necesito realmente?
La mayoría de los adultos necesitan entre 7 y 9 horas. Dormir menos de 7 horas ya provoca daños objetivos en el cerebro y el organismo.
6. ¿El alcohol ayuda realmente a dormir?
No. Aunque induce una somnolencia inicial, el alcohol fragmenta significativamente el sueño y bloquea el sueño REM reparador.
7. ¿Cómo sé si necesito ayuda profesional?
Si ha tenido dificultades más de 3 noches a la semana durante más de un mes, o si su sueño afecta a su funcionamiento diario. El diagnóstico precoz mejora el pronóstico.
8. ¿La luz de las pantallas afecta realmente al sueño?
Sí, drásticamente. La luz azul suprime la melatonina durante unas 3 horas y reduce su pico a 50%. Evite las pantallas en la última hora antes de acostarse.
9. ¿Es importante la temperatura ambiente?
Fundamental. El cerebro necesita bajar de 1 a 2 °C (grados) para empezar a dormir. Las habitaciones frescas facilitan este proceso natural.
10. ¿Son perjudiciales las siestas?
Las siestas cortas (20-30 minutos) antes de las 15.00 horas pueden ser beneficiosas. No deben compensar sistemáticamente un sueño nocturno insuficiente.
11. ¿Afecta la cafeína al sueño?
Sí, significativamente. La cafeína puede enmascarar la privación, pero no elimina los efectos negativos subyacentes. Evítala después del mediodía.
12. ¿Cuál es la relación entre el insomnio y las enfermedades graves?
Directo y alarmante. El insomnio aumenta el riesgo de Alzheimer, cáncer, enfermedades cardiovasculares y reduce la esperanza de vida. Un sueño nocturno de 4 horas reduce las células anticancerígenas en 70%.





